Introducción
El estado de los tejidos blandos juega un papel preponderante en el tratamiento de las lesiones óseas, principalmente de aquellas que ocurren en áreas con pobre cubrimiento tegumentario como lo es la tibia en sus porciones proximal, diafisaria y distal 1,2. El tratamiento por etapas ha sido ampliamente favorecido para el manejo de las lesiones de tejidos blandos adyacente a las fracturas del pilón o los platillos tibiales. En la primera etapa del tratamiento, un procedimiento de fijación externa temporal permite la resolución del proceso inflamatorio secundario al trauma, en una segunda etapa, se realizan los procedimientos de fijación ósea definitiva con técnicas abiertas o mínimamente invasivas 3,4. Los resultados publicados con este manejo por etapas permitió la disminución de las complicaciones relacionadas con los tejidos blandos (ej. infección, dehiscencias de herida, necesidad de colgajos para cubrimiento); en el caso de las fracturas de platillos estas complicaciones disminuyeron de un 80% en la década de los ochenta, a cerca del 5% a principios de la década pasada 4 y para las fracturas del pilón tibial de un 55.0% a un 3.4% a finales de la década de los noventa 5.
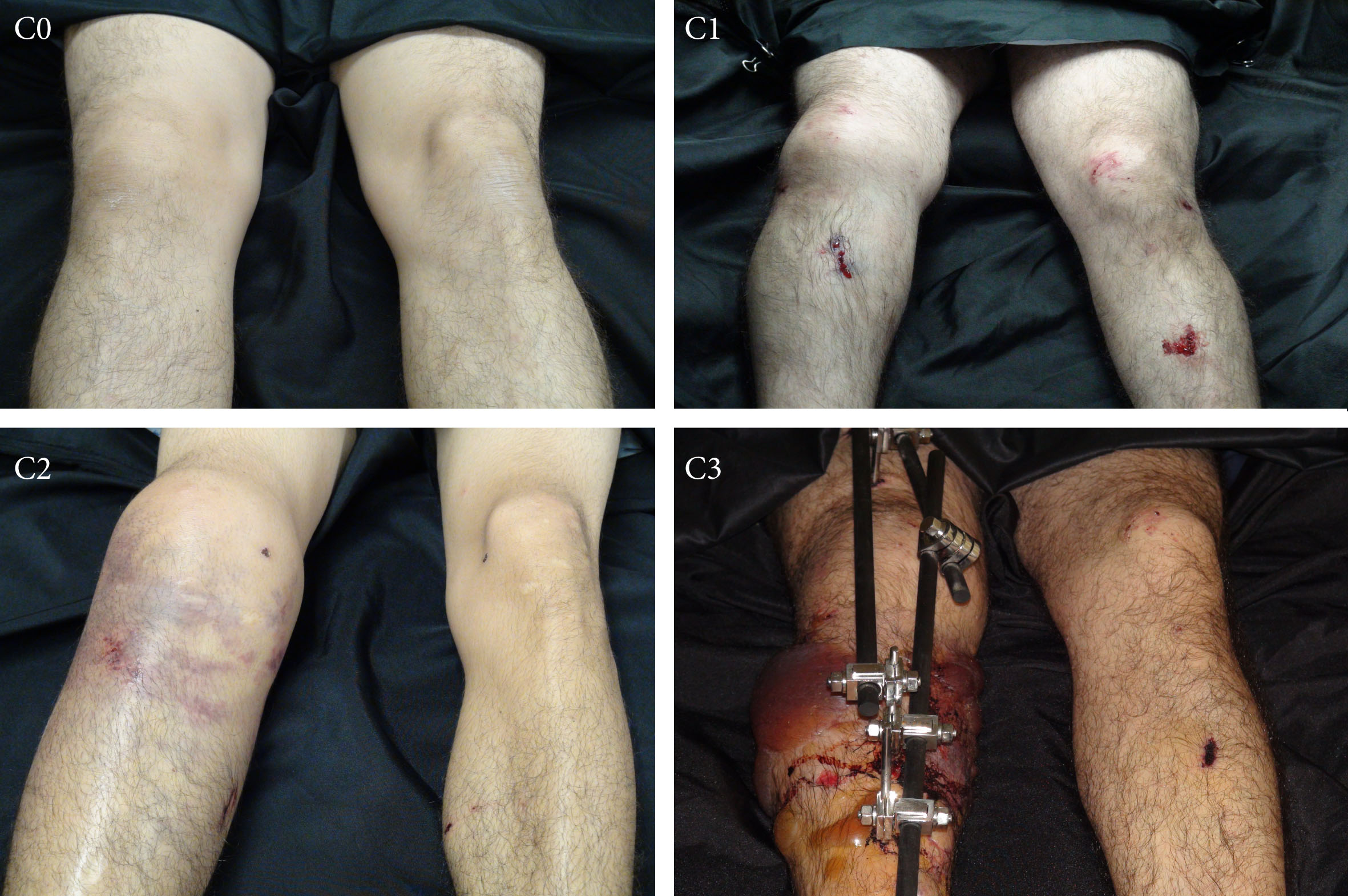
Por lo anterior la determinación de la gravedad de la lesión inicial de los tejidos blandos, es hoy en día uno de los factores más relevantes para definir el manejo inicial y ayudar al cirujano a tomar decisiones sobre que técnicas de fijación ósea debe utilizar 6. Sin embargo, es usual que la evaluación de la gravedad de estas lesiones sea subjetiva y varíe entre cirujanos, por esta razón se han propuesto diversas clasificaciones para tratar de estandarizar la medición de la magnitud de la lesión tegumentaria 7. La clasificación más utilizada en la literatura para describir la lesión de los tejidos blandos en trauma cerrado es la clasificación de Oestern y Tscherne 8-10, publicada a comienzos de la década de los ochenta, esta clasificación determina la gravedad del trauma cerrado de tejidos blandos desde 0 hasta 3, siendo cero una lesión mínima o inexistente y tres la lesión más grave que incluye el síndrome compartimental y las lesiones vasculares (Fig. 1).
Figura 1.
Clasificación de Oestern y Tscherne. C0: Lesión mínima o inexistente de los tejidos blandos con fracturas de trazo simple producto de un trauma indirecto. C1: Encoriación superficial o contusión de la piel asociados a trazos de fracturas simples o mediana complejidad normalmente la lesión es producida por la presión que ejercen los fragmentos óseos sobre los tejidos blandos. C2: Excoriaciones profundas contaminadas y contusiones localizadas en piel y músculo resultante de trauma directo. El síndrome compartimental inminente cabe dentro de este grupo. Los trazos de fractura asociados son generalmente complejos. C3: Contusión extensa de la piel, destrucción del músculo o tejido celular subcutáneo, y las evulsiones cerradas. El síndrome compartimental y las lesiones vasculares están incluidos. Los trazos de fracturas son complejos.
Se ha descrito la relación entre la gravedad definida con este sistema y los desenlaces a largo plazo 1; sin embargo, no conocemos estudios que hayan evaluado la concordancia inter o intraobservador de esta clasificación, y este punto ha sido considerado una de las razones por lo cual no se ha extendido su aplicación en la práctica clínica 11. Otro aspecto importante es que la lesión de los tejidos blandos es evolutiva y la fase inflamatoria del trauma suele comenzar su resolución después de las 72 horas del trauma inicial 6, por lo tanto la concordancia de esta clasificación podría verse influenciada por el momento en el que se aplique, en lo que respecta a la clasificación de Oestern y Tscherne no se ha descrito cuál sería el momento ideal para clasificar la lesión de los tejidos blandos.
El propósito de este estudio fue determinar la concordancia inter e intraobservador de la clasificación de Oestern y Tscherne en trauma de tejidos blandos asociados a fracturas periarticulares del miembro inferior (Platillos y Pilón tibial) y describir como esta concordancia varía de acuerdo al nivel de experiencia de los evaluadores y el momento de la evaluación.
Materiales y Métodos
Diseño
Este es un estudio observacional, descriptivo, prospectivo, para evaluar la concordancia intra e interobservador de la clasificación de Oestern y Tscherne, en pacientes consecutivos que ingresaron al departamento de urgencias del Hospital Pablo Tobón Uribe entre enero de 2011 y abril de 2012. Para la publicación de esta investigación nos hemos adherido a las recomendaciones de Guidelines for Reporting Reliability and Agreement Studies (GRRAS) 12.
Pacientes
Se incluyeron los pacientes entre 16 y 60 años residentes en el área metropolitana de la ciudad de Medellín (Colombia), con accidentes de tránsito y diagnóstico de fracturas cerradas de los platillos tibiales o el pilón tibial (Clasificación AO 41A2 a 41C3 y 43A1 a 43C3) y que ingresaran al HPTU en las primeras seis horas después del trauma inicial. Se excluyeron los pacientes que no cumplían con los criterios de inclusión o que no desearan participar en la investigación.
Evaluación clínica y videofotográfica
Al momento del ingreso a urgencias, se obtuvo el consentimiento informado del paciente y se llenó la ficha de ingreso que incluyó, entre otras, las siguientes variables: edad, sexo, mecanismo de trauma, antecedentes de hipertensión arterial, diabetes, tabaquismo. Se realizó la medición clínica de la circunferencia de la extremidad, en el caso de platillos tibiales a nivel de la tuberosidad tibial anterior, y en el caso del pilón tibial a 3 cm de la punta del maléolo medial, comparadas ambas con la extremidad contralateral; además se hizo la medición de las excoriaciones, flictenas y equimosis, y el registro de su ubicación en la extremidad lesionada, se repitieron estas mediciones a las 24, 48 y 72 h. Se obtuvieron imágenes videofotográficas de la extremidad del paciente al ingreso, a las 24, 48 y 72 h. La obtención de las imágenes se hizo con una cámara Sony(r) de alta definición (1080i) modelo HDR-HR520 y para la toma de imágenes se utilizó un fondo negro estándar sin marcas, sobre el cual se posicionó la extremidad comprometida, solo se obtuvieron imágenes de la extremidad y en ningún caso se incluyeron elementos que permitieran identificar al paciente. La cámara se puso en un trípode que permitió una visión perpendicular de la extremidad a una distancia de 50 cm, se obtuvieron videos de la cara anterior de ambas extremidades y de las caras medial y lateral de la extremidad lesionada, además se obtenían fotografías de 12 megapíxeles que incluían un marco de mínimo 50 cm de la cara anterior, medial y lateral de la extremidad lesionada. La persona encargada de realizar estas imágenes fue un médico general que recibió un entrenamiento básico por parte de un experto en fotografía, con el fin de estandarizar la cantidad de luz, el macro y otras características técnicas inherentes a las imágenes.
Este mismo procedimiento se repitió en la unidad de hospitalización del HPTU a las 24, 48 y 72 h del trauma con el fin de observar la evolución de la lesión de los tejidos blandos.
Los videos y las fotografías se editaron para crear paquetes videofotográficos que tuvieran una duración de 1 min, de esta manera cada paciente tuvo 4 evaluaciones diferentes. Estos paquetes fueron almacenados en un computador portátil exclusivo para la investigación y se hizo una copia de respaldo en un disco duro externo de 1 terabyte.
Se hizo una difusión de la investigación y de la importancia de la clasificación Oestern y Tscherne, por medio de afiches entre los ortopedistas y residentes de la institución un mes previo al inicio de la recolección de los casos.
Evaluadores
Para evaluar la concordancia se invitaron cinco residentes de tercer y cuarto año del programa de Ortopedia de la Universidad Pontificia Bolivariana, además se invitaron cinco ortopedistas del HPTU con experiencia en el tratamiento de las lesiones de platillos y pilon tibial, quienes hubieran hecho entre 5 y 10 casos de estas fracturas en el último año o que trataran estas lesiones en urgencias, que no fueran los médicos tratantes y no hubieran tenido un contacto directo con los casos clínicos del estudio. Se invitaron también cinco ortopedistas cuya principal área de trabajo fuera el trauma y realizaran más de 20 procedimientos quirúrgicos de este tipo de fracturas al año. Con lo anterior se obtuvo un espectro de evaluadores quienes podrían utilizar la clasificación de Oestern y Tscherne y que incluyeron 5 inexpertos (Residentes), 5 usuarios habitúales (Ortopedistas) y 5 expertos (Ortopedistas de Trauma). Se determinó el número de evaluadores por nivel de experiencia siguiendo la recomendación empírica de Audige y colaboradores 13.
Sesiones de evaluación
Se hicieron sesiones de evaluación con 4 pacientes, de tal manera que cada sesión contaba con 16 paquetes videofotográficos, con una duración de 16 minutos por sesión, esto con el fin de evitar el cansancio de los evaluadores. Cuando se tenía un grupo de 4 pacientes con todas las evaluaciones videofotográficas se hacia el montaje de una presentación de powerpoint 2007 (r), esto constituía una sesión, cada uno de los paquetes se organizaban de forma aleatoria, así ningún evaluador revisó la misma secuencia de casos. Cada sesión se hizo en un salón del área académica del hospital con un evaluador por sesión y sin otra persona en la sala, excepto por quien organizaba el paso de imágenes, con esto se garantizó la independencia de las evaluaciones. Las imágenes se presentaron en un televisor Sony HD de 42", el evaluador se encontraba frente al televisor a una distancia máxima de 1.5 metros, la conexión se realizó con un cable HDMI desde el computador portátil al televisor. No se le entregó información clínica al evaluador acerca del caso a observar, el evaluador tenía un tiempo máximo de 1 minuto para registrar su resultado en la ficha diseñada con este fin. Para evaluar la concordancia intraobservador, se repitió la sesión entre 10 y 14 días, bajo las mismas condiciones antes descritas, con la misma matriz de casos pero con una nueva asignación aleatoria de los paquetes para evitar el sesgo de memoria.
Control de sesgos
El sujeto del presente estudio fue el paciente que ingresó a urgencias del HPTU con fractura periarticular del miembro inferior, los sesgos a este nivel fueron controlados con los criterios de inclusión y exclusión. La estandarización de la técnica videofotográfica permitió controlar los sesgos relacionados con el objeto, sin embargo se reconoce que esta evaluación puede diferir de la evaluación clínica en el escenario de urgencias, por lo que se recolectó la evaluación inicial del ortopedista de turno en urgencias que ingresaba al paciente como una variable adicional para comparar la concordancia con las evaluaciones videofotográficas. Para evitar que los evaluadores fueran influenciados por las respuestas de otro evaluador las sesiones se diseñaron para ser individuales. Para evitar el sesgo de memoria en la evaluación de la concordancia intraobservador se dejó un intervalo de 10 a 14 días entre evaluación, con el mismo fin se hizo una asignación aleatoria de la matriz de videos para cada sesión y para cada evaluador.
Análisis estadístico
En cada sesión de evaluación se registraron los resultados en un documento diseñado para tal fin. El análisis de las variables cuantitativas se hizo con los estadísticos descriptivos, medias y medianas con desviaciones estándar y rangos intercuartílicos, respectivamente, y proporciones para las variables cualitativas. En el análisis de concordancia intraobservador se utilizó el estadístico Kappa ponderado por pesos cuadráticos y para el interobservador se utilizó el estadístico Kappa ponderado por pesos cuadráticos con más de 2 evaluadores y más de 2 categorías siguiendo el método propuesto por Fleiss 14. Los resultados se presentan con Kappa por categoría de la clasificación, por momento en la evolución (Ingreso, 24, 48 y 72 horas) y por nivel de entrenamiento, cada uno con sus respectivos intervalos de confianza. Se clasificó el índice de Kappa encontrado utilizando el sistema propuesto por Landis y Koch 15: 0= Pobre, 0.01-0.2= Leve, 0.21-0.40=Regular, 0.41-0.60=Moderado, 0.61-0.80= Sustancial, 0.81-1= Casi perfecto.
Para el cálculo del tamaño de la muestra se utilizó la formula revisada por Ciccetti 16 para la utilización del índice de Kappa ponderado en una escala ordinal de 4 categorías como la de Oestern y Tscherne. En esta fórmula, K representa el número de categorías en una escala nominal, para el caso de la clasificación de Oestern y Tscherne que tiene 4 categorías encontramos: de tal manera que se requería de 32 casos para la evaluación videofotográfica planeada.
El software utilizado para los estadísticos descriptivos fue SPSS v17(r). Para el cálculo de Kappa intra e interobservador y sus respectivos intervalos de confianza del 95% se utilizó AGREESTAT 2011 17; para el cálculo de Kappa intraobservador consolidado y sus respectivos intervalos de confianza del 95% se utilizó EPIDAT V4.0 18.
El estudio tuvo la aprobación del comité de investigaciones y ética del HPTU y del Instituto de Investigaciones Médicas de la Universidad de Antioquia, cada paciente firmó un consentimiento informado para la realización de las imágenes.
Resultados
Entre febrero de 2011 y febrero de 2012 ingresaron al HPTU 67 pacientes con fracturas de platillos y pilón tibial, 40 de estos pacientes no cumplieron criterios de inclusión (21 pacientes ingresaron después de 6 horas del trauma, 17 pacientes tenían fracturas no desplazadas que fueron dados de alta inmediatamente, un paciente era sordomudo y no tenía acompañante para consentir el ingreso al estudio y un paciente era un politraumatizado en estado crítico); Siete pacientes que cumplían criterios de inclusión no ingresaron al estudio porque en cinco de ellos no se avisó a los autores para realizar las imágenes y en dos pacientes no hubo disponibilidad para realizar los videos (ingreso en horas de la madrugada). Ingresaron al estudio 20 pacientes (14 hombres, edad media de 33.9 años), 18 casos fueron fracturas de platillos tibiales, de acuerdo con la clasificación AO ocho casos 41C y 10 casos 41B3. Los dos casos de fracturas de pilón tibial fueron clasificados como AO 43C1; 16 casos fueron inmovilizados con métodos no invasivos (Férula de yeso 3, Brace 13) y cuatro casos con fijación externa. Todos los pacientes requirieron reducción abierta y fijación interna para el tratamiento de sus lesiones óseas y ninguno presentó complicaciones relacionadas con los tejidos blandos en el seguimiento postquirúrgico (Media del seguimiento 11.7 meses (DS 3.4)).
Se obtuvieron 80 paquetes videofotográficos (4 por cada paciente). Se realizaron 150 sesiones de evaluación, 75 interobservador y 75 intraobservador, con lo cual se registraron 1,200 mediciones de la clasificación, 300 mediciones por cada momento evaluado (Ingreso, 24, 48 y 72 horas). Cada grupo de evaluadores (Inexpertos, usuarios habitúales, expertos) hicieron 50 sesiones de evaluación, 25 intraobservador y 25 interobservador, con lo cual se obtuvieron 400 evaluaciones por grupo. La concordancia entre la evaluación presencial en urgencias y las evaluaciones videofotográficas fue kappa 0.63 (IC 95% 0.55-0.70).
La concordancia intraobservador global para los 15 evaluadores fue kappa 0.81 (IC 95% 0.79- 0.83), lo cual corresponde a una concordancia intraobservador "casi perfecta" según el sistema propuesto por Landis y Koch para la clasificación de kappa (Tabla 1).
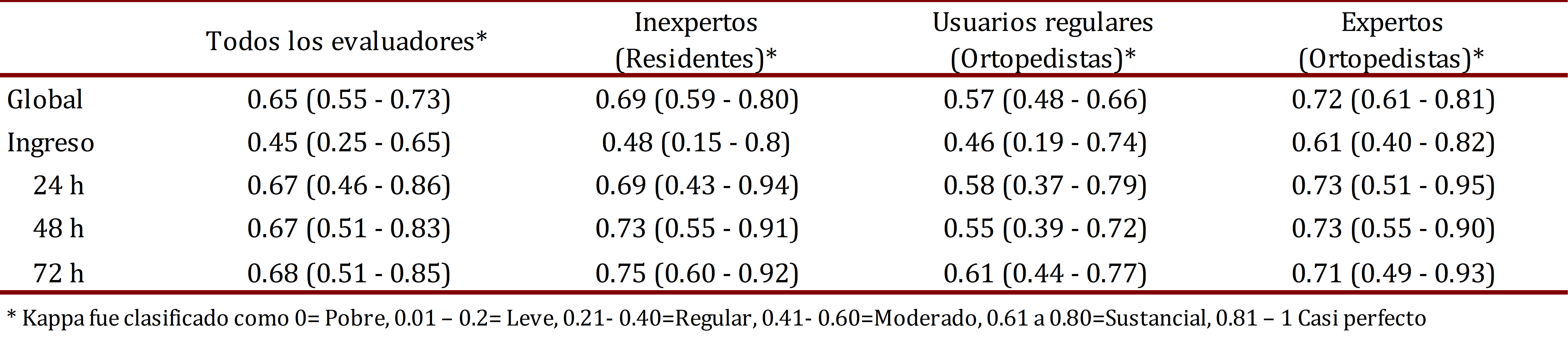
La concordancia interobservador global para los 15 observadores fue kappa 0.65 (IC 95% 0.55-0.73), lo cual corresponde a una concordancia interobservador sustancial; la concordancia interobservador por grupo de evaluadores y por momento de la evaluación pueden observarse en la Tabla 2.
Discusión
La gravedad de las lesiones de tejidos blandos en pacientes con fracturas periarticulares del miembro inferior es considerada el principal factor para definir el mejor momento del tratamiento quirúrgico. Se han descrito varios sistemas de clasificación para determinar esta gravedad, siendo la clasificación de Oestern y Tscherne el sistema más sencillo y utilizado en la literatura ortopédica, se ha descrito su asociación con las complicaciones postquirúrgicas 19,20. Sin embargo, no conocemos estudios previos que hayan evaluado la concordancia intra e interobservador de esta clasificación. En este estudio encontramos una concordancia intraobservador "casi perfecta" y una interobservador "sustancial" utilizando el sistema de Landis y Koch para la clasificación de la concordancia cuando se utiliza el estadístico kappa.
La concordancia intraobservador fue excelente en este estudio. El grupo de usuarios comunes tuvo el nivel de concordancia más bajo (kappa 0.67 IC 95% 0.61-0.72), sin embargo aún para ellos esta concordancia fue "sustancial". Este grupo incluía un cirujano de miembro superior, un cirujano de tumores, y 3 ortopedistas con menos de 5 años de experiencia. Para el grupo de expertos la concordancia intraobservador fue la más alta (kappa 0.86 IC 95% 0.83-0.89), este grupo estaba constituido por 2 cirujanos de rodilla con más de 10 años de experiencia, 1 cirujano de pie y tobillo con más de 5 años de experiencia y 2 cirujanos de trauma con más de 5 años de experiencia. El grupo de los residentes mostró una concordancia intraobservador más allá de lo esperado, superior a la de los ortopedistas y muy cercana a la de los cirujanos de trauma. Las diferencias entre las concordancias pueden ser explicadas por el nivel de familiaridad con la clasificación y la necesidad de usarla. Para el grupo de cirujanos de trauma ortopédico es fundamental determinar la gravedad de los tejidos blandos ya que esto define el tipo de tratamiento. Para el grupo de ortopedistas pudiera no ser tan relevante y su interés por usar esta, o cualquier, clasificación puede ser bajo. El grupo de residentes escogido ha estado expuesto a la clasificación durante toda su formación y se ha entrenado específicamente en su utilización, esto podría explicar los resultados obtenidos en este grupo.
El comportamiento de la concordancia intra e interobservador durante los cuatro momentos de las evaluaciones, muestra que al ingreso (<6 h del trauma) fue casi siempre inferior al compararla con los otros tres momentos. En las evaluaciones después del ingreso la concordancia intraobservador se mantuvo en el nivel "casi perfecto" de Landis y Koch, y la concordancia interobservador se mantuvo en el nivel "sustancial". Teniendo en cuenta que la lesión de tejidos blandos es progresiva, pareciera que determinar la gravedad de esta lesión al ingreso no es fácil. Solo la aparición de signos más definidos después de las 24 h del trauma tales como equimosis, flictenas, aumento del edema y otros, permitiría que la clasificación fuera más precisa y concordante.
Este es el primer estudio que evalúa la concordancia de la clasificación de Oestern y Tscherne con unos resultados satisfactorios que difiere de otros estudios en los que se evaluó la concordancia de otros sistemas de clasificación. Un estudio sobre la clasificación de Gustilo y Anderson para fracturas abiertas obtuvo un porcentaje de acuerdo de apenas 60% 21, y otros estudios de concordancia de sistemas de clasificación de fracturas por radiología, como la clasificación de Young Burgess con kappa 0.72 o la de Tile con kappa 0.40 22. La mayoría de los estudios que evalúan la concordancia interobservador tienen problemas metodológicos comunes 13. Para solucionar este inconveniente recientemente se ha publicado la guía GRRAS 12 para la publicación de los resultados de estudios de concordancia, nosotros nos adherimos a este guía. Consideramos que logramos controlar la mayoría de dificultades metodológicas descritas en el trabajo de Kottner et al 12. Se controló la independencia de las evaluaciones porque se hicieron de forma individual, evitamos el sesgo de memoria al organizar las presentaciones con secuencias aleatorias que garantizaron que nunca un evaluador viera las mismas imágenes en el mismo orden, además dejamos un periodo mínimo de 10 días para las evaluaciones intraobservador. Utilizamos el estadístico de kappa ponderado por pesos cuadráticos, calculado por el método de Fleiss, para una clasificación ordinal como la de Oestern y Tscherne.
La utilización de videos y fotografías como elemento válido para la evaluación de concordancias ha sido ampliamente descrito en la literatura dermatológica, con resultados "casi perfectos" al comparar las evaluaciones en vivo con las evaluaciones videofotográficas 23,24. Sin embargo, existen pocos estudios en la literatura ortopédica que utilicen la evaluación videofotográfica para determinar concordancia entre evaluadores en una clasificación específica. Uno de estos estudios evaluó el porcentaje de acuerdo en la clasificación de Gustilo Anderson para fracturas abiertas 21. En nuestro estudio la concordancia entre la evaluación en vivo y las evaluaciones videofotográficas fue kappa 0.63, similar a la concordancia interobservador encontrada entre los 15 evaluadores.
Reconocemos algunas limitaciones en este estudio. Primero, el cálculo de tamaño de muestra se hizo para el número de casos necesarios, sin embargo no logramos el número de 32 casos y esto impactó en la precisión de los resultados, principalmente en las evaluaciones en cada momento, sin embargo al reunir las 80 evaluaciones en un item "global", el número de casos fue suficiente y obtuvimos unos resultados precisos e informativos. Segundo, la diferencia entre la evaluación clínica y la evaluación con videos puede implicar un sesgo de información. Sin embargo, las características del diseño de nuestro estudio garantizó que todos los evaluadores estuvieran en la misma condición cuando hacían la valoración videofotográfica; adicionalmente, dadas las limitaciones de conducir un estudio como este en el escenario real, parece que la estrategia que nosotros utilizamos es la mejor opción para determinar la concordancia para este tipo de clasificación. Finalmente, como cualquier estudio de concordancia no podemos generalizar estos resultados ya que están influenciados por factores culturales, sociales, educativos que no se puede garantizar que sean replicados en otros entornos.
Conclusión
Clasificar la gravedad de la lesión de los tejidos blandos es un paso fundamental en la planeación del manejo quirúrgico de las fracturas periarticulares del miembro inferior. Basados en nuestros resultados podemos afirmar razonablemente que la clasificación de Oestern y Tscherne tiene un nivel de concordancia adecuado y puede utilizarse de forma sistemática para estandarizar la evaluación entre los ortopedistas que tratan habitualmente este tipo de lesiones y también con fines investigativos. La asociación entre la gravedad del trauma de tejidos blandos según la clasificación de Oestern y Tscherne y las complicaciones postquirúrgicas debe probarse en un estudio prospectivo multicentrico con un tamaño de muestra adecuado que permita controlar otros factores asociados a estas complicaciones.