Gasto por procedimiento en la especialidad de cardiología intervencionista en pacientes con enfermedad coronaria del Seguro Social, Seccional Valle del Cauca. Noviembre 2003-diciembre 2004
Hernán Rodríguez, M.D.*
* Jefe, Departamento de Contratación de Servicios de Salud, Seguro Social, Seccional Valle del Cauca, Cali, Colombia. Recibido para publicación febrero 22, 2006 Aceptado para publicación septiembre 8, 2006
RESUMEN
Introducción: La enfermedad coronaria afecta a una gran proporción de afiliados al Seguro Social (ISS) Valle del Cauca. Aquí se describe el gasto en la especialidad de cardiología intervencionista que asumió esta empresa promotora de salud (EPS) por cuenta de la enfermedad entre noviembre 2003-diciembre 2004. El gasto sobrepasa lo presupuestado por el ISS y este desequilibrio se produce bajo el régimen contributivo del actual sistema de seguridad social colombiano, que actúa en contra del ISS pues un alto número de sus afiliados son mayores de 45 ańos. La población compensada del ISS Valle del Cauca es de 423,440 personas de las cuales 43% superan los 45 ańos de edad, segmento donde se observa mayor riesgo de enfermedad coronaria.
Metodología: El estudio es descriptivo. Se analizó la distribución de la población compensada por edad y sexo y el pago hecho por el ISS Valle del Cauca a las instituciones prestadoras de salud (IPS) en la especialidad de cardiología intervensionista en el período seńalado. La información se obtuvo de la facturación presentada por las IPS al Seguro Social y se cruzó con los registros individuales de procedimientos en salud (RIPS) para identificar los pacientes afectados por enfermedad coronaria y clasificarlos teniendo en cuenta los Códigos Internacionales de Enfermad (CIE 10) así como el Manual de Actividades, Procedimientos e Intervenciones del Plan Obligatorio de Salud (MAPIPOS). Se practicaron 1,349 procedimientos a 1,103 pacientes del ISS con diagnóstico de enfermedad coronaria.
Análisis y resultados: La población compensada del ISS Valle del Cauca representa 9.3% de la población vallecaucana (4’532,378 habitantes en el Departamento/423,400 compensados). De éstos 43% son mayores de 45 ańos, en riesgo de padecer enfermedad coronaria y requerir intervención médica. El ISS pagó a las IPS que prestan servicios de cardiología intervencionista la suma de $5’320,786.046 (más de cinco mil millones de pesos) por los procedimientos efectuados, 99.3% de los cuales se practicaron a pacientes mayores de 40 ańos. Este dinero cancelado correspondió a 39% del total del presupuesto asignado para la contratación general en ese período.
Conclusiones: El ISS Valle del Cauca gastó 2/5 partes de su presupuesto por pago de servicios de salud en procedimientos de cardiología intervencionista entre noviembre 2003 y diciembre 2004. Esta proporción del gasto se puede considerar relevante si se tiene en cuenta el alto número de población compensada del ISS mayor de 45 ańos (43%). Se aprecia un desequilibro en la población compensada de la EPS porque después de esta edad hay una mayor concentración del riesgo de padecer enfermedad coronaria y requerir intervención médica. Esta situación amenaza la estabilidad financiera del ISS Valle del Cauca.
Palabras clave: Gasto; Enfermedad coronaria; Población compensada; Sistema de seguridad social; Régimen contributivo.
Costs of processing in the interventionist cardiology field in patients of coronary illness in Seguro Social, Valle del Cauca Section, November 2003-December 2004
SUMMARY
Introduction: Coronary illness affects a high proportion of affiliated with the Seguro Social (ISS) Departamento (=State) Valle del Cauca. This paper describes the costs in the specialty of interventionist cardiology of the Health Promoter Enterprise (EPS) because of this illness among November 2003-December 2004. The costs are larger than the budget of the ISS for this illness. This unbalance inside security social system contemporary in Colombia, that is a contributive regime, affects to the ISS because a high number of affiliated are adults of 45 years. The compensated population of the ISS Valle del Cauca is 423,440 people of which 43% is older 45 years, segment of age that concentrates the risk of coronary illness.
Metodology: It is a descriptive study. It analyses the distribution of compensated population by age and sex; besides the payment of ISS Valle del Cauca to the Health Institutions (IPS) in the interventionist cardiology specialty. The information was taken of the register made by the IPS to the Social Secure Institute and crossed with the Individual Registers of Procedures in Health (RIPS) to identify the patients with coronary illness and to rate them in accordance with the International Illness Codes (CIE 10) likewise the book about activities, Processing and Interventions of the Obligatory Health Program (MAPIPOS).
Universe: 1,349 processing. The population was 1,103 affiliated patients with the Seguro Social with coronary illness diagnoses.
Analysis and results: The compensated population of ISS represents 9.3% of Valle del Cauca population (4’532,378 inhabitants in the Departamento and 423,400 compensated). Of them 43% are 45 years old or more and are in risk for suffering coronary illness and need medical intervention. The ISS Valle del Cauca paid out to IPS with interventionist cardiology services the total of $5’320,786.046 more of five thousand millions pesos for 1,349 procedures realized to 1103 patients of coronary illness. This money represents 39% of the total budget to general contracting for that period.
Conclusions: The Social Secure Valle del Cauca paid 2/5 parts of its budget in health services in procedures of interventionist cardiology during November 2003 to December 2004. The proportion of costs in this kind of intervention is high relating the great compensated population oldest of 45 years (43%) registered in ISS. There is an unbalance in the compensated population in ISS Valle del Cauca because after this age there is a higher concentration of the risk to suffer coronary illness and to need medical intervention. This situation is a threat to the financial stability of ISS Valle del Cauca section.
Keywords: Costs; Coronary illness; Compensated population; Social security system; Contributive regime.
La primera causa de muerte en el mundo y en Colombia es la enfermedad coronaria y la población más afectada es la que pasa de los cuarenta ańos. En el período de estudio esta enfermedad demandó la intervención a 0.26% de afiliados al Seguro Social (ISS) Valle del Cauca.
En Colombia la Ley 100 de 1993 que rige el Sistema de Seguridad Social en Salud dividió en dos el aseguramiento en salud de la población: el Régimen subsidiado y el Régimen contributivo. Al segundo se afilian, con derecho a cobertura familiar, todas las personas que trabajan independientemente o en empresas, a través de entidades aseguradoras denominadas Empresas Promotoras de Salud (EPS). El asegurado paga una tercera parte y el patrón las dos terceras partes de los aportes, que van directamente al Fondo de Solidaridad y Garantías (FOSYGA) del Ministerio de Protección Social, ente administrador que retorna a las EPS el dinero para su financiación en forma de Unidades de Pago por Capitación (UPC) cuyo monto está determinado por los grupos etáreos. Las edades extremas tienen una UPC mayor, lo mismo que las mujeres en edad reproductiva.
Cada mes la EPS presenta ante el FOSYGA su población de contribuyentes al sistema incluyendo a sus beneficiarios, entidad que después de una operación de tipo financiero y administrativo, hace la compensación para devolver a las EPS el dinero en forma de UPC; a esta población de afiliados contribuyentes más beneficiarios se la denomina población compensada.
La Ley 100 afecta al ISS pues aparecen las EPS particulares que realizan campańas de mercadeo para inscribir afiliados jóvenes, pues a esta edad son menores los riesgo de enfermar, o demandar mayor atención en salud y ocasionar gastos. En consecuencia, el ISS se queda con una población de afiliados mayores de edad, con enfermedades preexistentes y que tienen un mayor riesgo de padecer enfermedad coronaria.
Por ser el Seguro Social una EPS oficial administrada por el Estado, su rentabilidad se centra en lo social, en cambio las otras EPS particulares que componen el régimen contributivo del sistema general de seguridad social en salud, deben dar rentabilidad social y económica. El ISS cumple 60 ańos de vigencia y antes de la creación de la Ley 100 atendía sólo a los trabajadores de las empresas, a la esposa cuando se encontraba en embarazo, atendía el parto de ésta y al hijo hasta un ańo de edad, en su red propia de clínicas y centros de atención en todo el país; luego madre e hijo quedaban en manos de la red pública y el trabajador seguía siendo atendido por el Seguro Social.
Al crearse la Ley 100 se incluye la atención al grupo familiar y el ISS empieza a cumplir la doble función de asegurador y prestador del servicio de salud. En junio 26 de 2003 se expide por parte de la Presidencia de la República el Decreto 1750 mediante el cual se escindió el antiguo ISS para quedar sólo como ente asegurador y sus antiguas clínicas y centros de atención quedaron en manos del Ministerio de Protección Social, constituyendo siete empresas sociales del estado (ESE) en todo el país, que para el suroccidente colombiano se llama ESE Antonio Narińo, con autonomía financiera y administrativa, prestador como cualquiera de las otras IPS con las cuales el ISS contrata.
El ISS contrata la prestación de servicios de salud con la red pública y la red de IPS particulares, para cubrir la demanda de afiliados y beneficiarios y lo hace a unas tarifas preestablecidas aprobadas por el Consejo Nacional de Seguridad Social en Salud. Para la época del estudio, el manual vigente de tarifas era el Acuerdo 256 de abril de 2001 según el cual el costo de la atención lo asume el prestador (IPS) que contrata por paquetes con el Seguro Social, presenta la factura respectiva y se acoge a las tarifas preestablecidas.
METODOLOGÍA
Se hizo un estudio descriptivo para establecer regularidades, diferencias y tendencias en el gasto que efectúa el ISS Valle del Cauca por procedimiento en la especialidad de cardiología intervencionista entre noviembre 2003 y diciembre 2004. Para ello se analiza el comportamiento de diversas variables como edad y género de la población compensada del ISS, con énfasis en el grupo etáreo en riesgo de contraer esta enfermedad, número de procedimientos de cardiología intervencionista realizados y los pacientes atendidos, número de procedimientos por paciente, número de procedimientos practicados según género, número de procedimientos practicados según la cantidad de vasos comprometidos, gasto por IPS y gasto por procedimiento.
Las IPS involucradas son todas aquellas que en Cali realizan procedimientos de cardiología intervencionista de diagnóstico y tratamiento, y presentaron facturación al ISS por pacientes atendidos con diagnóstico de enfermedad coronaria en el período seńalado, conforme a los Códigos Internacionales de Diagnóstico (CIE-10) y los códigos del Manual de Procedimientos e Intervenciones del Plan Obligatorio de Salud (MAPIPOS).
La población objeto es de 1,349 procedimientos en la especialidad de cardiología intervencionista practicados a 1,103 pacientes con enfermedad coronaria. Se excluyeron del estudio los pacientes atendidos antes y después del período seńalado como corte temporal y otros procedimientos diferentes a especialidad de cardiología intervencionista pagados a las IPS por el Seguro Social Valle del Cauca.
Los datos se obtuvieron de la facturación al Seguro Social y los Registros Individuales de Procedimientos en Salud (RIPS), de obligatorio cumplimiento, presentados por las IPS que realizaron el procedimiento. La información se tomó de los registros conforme a los códigos de diagnóstico y procedimiento agrupándolos por el tipo de lesión encontrada y tratada con el respectivo valor pagado, la edad y el sexo del paciente.
En el proceso de organización, procesamiento y análisis de información se utilizaron técnicas estadísticas de tendencia central como frecuencias, medias y porcentajes, en correspondencia con el objetivo de efectuar un estudio descriptivo. En tal sentido se omitió la posibilidad de hacer inferencia estadística a partir de los datos existentes. La información se consignó en la tabla de datos Excel y se analizó con el Software SPSS Versión 12.
RESULTADOS
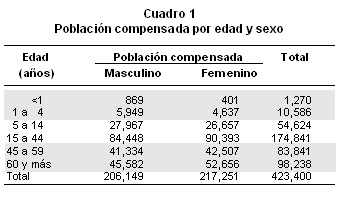
La población estimada para el ańo 2005 en el departamento del Valle del Cauca fue de 4’532,378 habitantes, 9.8% del total nacional1. La población compensada del ISS Valle del Cauca entre noviembre 2003 y diciembre de 2004 fue de 423,400 afiliados entre cotizantes y beneficiarios (Cuadro 1), que equivale a 9.3% de los habitantes del departamento, lo que indica la dimensión de la cobertura del servicio de salud ofrecido por el ISS. Los compensados entre 15 y 44 ańos de edad representan 41.3% y los mayores de 45 ańos, son 43%. Después de los 40 ańos la persona está más expuesta a padecer enfermedad coronaria, debido al entorno menos saludable, el paso a un estilo de vida sedentario y el deterioro físico irreversible, con un incremento de los factores de riesgo cardiovascular por hipertensión, hipercolesterolemia, estrés, diabetes, obesidad y tabaquismo, entre otros2. Es mayor el número de compensados de sexo femenino después de los 15 ańos, pero menor al sexo masculino en la categoría menos de 1 ańo a 14 ańos Cuadro 1.
Las seis IPS contratadas realizaron 1,349 procedimientos en la especialidad de cardiología intervencionista a 1,103 pacientes afiliados al ISS Valle del Cauca. Por edad, 998 procedimientos (74%) se practicaron a mayores de 60 ańos de edad, 256 procedimientos (19%) a enfermos entre 50 y 59 ańos, 86 procedimientos a pacientes entre 40 y 49 ańos (6.3%) y 9 procedimientos a pacientes entre 30 y 39 ańos. Esto quiere decir que 99.3% de los procedimientos sufragados por la entidad se practicaron a pacientes mayores de 40 ańos. Respecto al sexo, 830 procedimientos (61.5%) se practican a hombres y 519 (38.5%) a mujeres (Cuadro 2).
Este dato pone en alerta a la división de presupuesto del ISS, porque 43% de población compensada supera los 45 ańos (Cuadro 1), edad en la cual existe mayor riesgo de padecer enfermedad coronaria y demandar intervención quirúrgica. Al relacionar el número de procedimientos y el número de días del estudio (1349/425) se tiene que diariamente se presentaron 3 casos de personas afectados por enfermedad coronaria que requirieron cateterismo, angioplastia, stent o revascularización miocárdica.
Según los diagnósticos descripción CIE 10 realizados a los pacientes, prevalece la enfermedad isquemia crónica del corazón, no especificada, que concentra un alto número de procedimientos (99.6%). Las otras enfermedades coronarias diagnosticadas, angina inestable, cardiomiopatía isquémica, enfermedad isquémica crónica del corazón, enfermedad cardíaca no especificada, e insuficiencia renal terminal, reciben un solo procedimiento.
A los pacientes se les practicó uno o más procedimientos según la gravedad de la lesión o las complicaciones presentadas; un solo procedimiento a 80.9% de pacientes, dos procedimientos a 16.3% y más de dos procedimientos a un número reducido de pacientes (2.8%).
Los pacientes en el ISS se clasifican en cotizantes, el trabajador que hace el aporte, y beneficiarios, el familiar que goza de los mismos servicios, como lo consagró la Ley 100 de 1993. Se realizaron más procedimientos a cotizantes del ISS Valle del Cauca (1,043, 77.3%) que a beneficiarios (306, 22.7%). Entre los cotizantes, recibieron más procedimientos los hombres (71.6%) y entre los beneficiarios, las mujeres (72.8%).
Casi todos los procedimientos comprometían un vaso (92.2%), 67.8% de los pacientes con 1 vaso comprometido tenían más de 60 ańos de edad. Los procedimientos por 1, 2 y 3 vasos comprometidos en estos pacientes representan 69.9%. En cuanto al sexo, recibieron más tratamientos por 1, 2 y 3 vasos comprometidos las mujeres (61.5%) (Cuadro 3).
El ISS Valle del Cauca contrató con los centros hospitalarios (IPS) la realización de los procedimientos, conforme al Código Único de Procedimientos en Salud (CUPS). Practicaron más procedimientos las IPS, Grupo de Angiografía de Los Remedios (484, 35.9%), Angiografía de Occidente (338, 25.1%) y Angiografía Centro Médico Imbanaco (327, 24.2%). De los 1,349 procedimientos hechos, estas tres IPS hicieron 1,149 (85.1%). Las restantes tres IPS, Clínica de Occidente, Clínica Rey David y Fundación Valle del Lili, efectuaron 200 procedimientos (14.9%) (Cuadro 4).
La ESE Antonio Narińo del ISS no oferta procedimientos en cardiología intervencionista por no poseer la infraestructura tecnológica y administrativa requerida, pero recibe en urgencias a los pacientes que presentan ataques coronarios, presta diversos tipos de atención, estabiliza, lleva a cabo los cuidados iniciales, hace los exámenes necesarios pertinentes y el tratamiento a su alcance. Atiende al paciente con enfermedad coronaria que requiere unidad de cuidados intensivos y a través de su red particular de contratistas el ISS autoriza los procedimientos en cardiología intervencionista.
En el período mencionado el Seguro Social pagó la suma de $5,320’786,046 a las IPS prestadoras por los siguientes procedimientos: anastomosis coronaria para revascularización cardíaca, angioplastia coronaria transluminal percutánea simple con infusión de agente trombolítico, angioplastia coronaria transluminal percutánea, con stent en más de dos vasos, angioplastia coronaria transluminal percutánea, con stent de uno o dos vasos, arteriografía coronaria con cateterismo derecho e izquierdo, arteriografía coronaria con cateterismo izquierdo, arteriografía coronaria NCOC (329). De los pacientes 76% tenían un vaso o más enfermo que obligó a hacer angioplastia y colocar stent y/o revascularización, asimismo 52% tenían más de dos vasos enfermos que obligó a hacer angioplastia más stent y/o revascularización miocárdica. Tales datos indican que los diagnósticos clínicos de los médicos son efectivos.
Los procedimientos que demandaron más gasto del ISS fueron angioplastia coronaria transluminal percutánea, con stent en más de dos vasos (26.7%), anastomosis coro-naria para revascularización cardíaca (25.6%) y angioplastia coronaria transluminal percutánea, con stent de uno o dos vasos (23.4%) (Cuadro 5). El gasto de estos tres procedimientos es de $4,022’765,776 (75.6%).
El número de procedimientos y el gasto presentaron variaciones en los meses estudiados, pero no se observó tendencia alguna creciente o decreciente mes a mes. Se realizaron más procedimientos en septiembre (136) y abril de 2004 (128) y menos procedimientos en febrero de 2004 (52) y noviembre de 2003 (56). Como algunos procedimientos demandan más gasto que otros, el mayor número de procedimientos en un mes no se traduce en mayor gasto. Así, en septiembre de 2004 se practicaron 136 procedimientos para un gasto de $489’692.512, en cambio en diciembre de 2004 se practicaron 113 procedimientos para un gasto mayor del ISS por $528’389,666. En sólo marzo de 2004 se practicaron 114 procedimientos para un gasto de $544’236,507. El promedio mensual de procedimientos fue 96 y el de gasto fue $380’056,146 (Cuadro 6).
DISCUSIÓN
El elevado gasto del ISS Valle del Cauca por procedimientos en la especialidad de cardiología intervencionista se atribuye a la Ley 100 de seguridad social que crea las EPS e IPS y modifica el sistema de atención en salud en Colombia. Los datos presentados en el estudio indican la dimensión del gasto por la EPS del Seguro Social y alertan sobre la necesidad de tomar medidas al respecto para evitar crisis presupuestal.
Los encargados de tomar decisiones, médicos, gerentes y funcionarios de la administración pública, hacen constantemente elecciones entre distintas alternativas. El problema radica en cómo se deben hacer esas elecciones. Para elegir adecuadamente entre distintas alternativas se han desarrollado métodos de análisis financiero y evaluación socioeconómica. Si la situación sociodemográfica y económica es un condicionante para la salud, la utilización de los recursos sanitarios es un condicionante para producir salud. Las operaciones coronarias a cielo abierto han descendido drásticamente frente a alternativas de diagnóstico más certero e intervenciones más rápidas, sofisticadas y menos invasivas para el cuerpo. El corazón sigue afectando la salud y causando la muerte de muchas perso-nas mayores de edad, pese a la lucha científica y tecnológica en el tratamiento de la salud y la calidad del cuidado asistencial que ha reducido notablemente la mortalidad, la morbilidad, las complicaciones y las secuelas por enfermedad coronaria3. El grupo de enfermedades cardiovasculares representa un alto porcentaje del total de fallecimientos en los países cuya población mayor de edad aumenta significativamente, destacando en este grupo enfermedad coronaria o cardiopatía isquémica que ocasiona angina de pecho, infarto de miocardio y muerte súbita.
La crisis económica de los sistemas sanitarios se acentúa por la mayor utilización de servicios de salud con el avance de edad4. El envejecimiento de la población y el incremento de enfermedades como cardiopatía isquémica o hipertensión arterial contribuyen a una mayor incidencia5. El estudio caso-control de Ciruzzi et al.6, examinó el papel de los factores de riesgo coronario en el desarrollo del infarto agudo de miocardio (IAM) en los sujetos mayores de edad, y confirmó la importancia de los factores de riesgo de infarto como la hipercolesterolemia, el tabaquismo, la hipertensión arterial, la diabetes y la historia familiar de enfermedad coronaria.
El incremento de las posibilidades de diagnóstico y tratamiento de las enfermedades cardiovasculares en los últimos ańos incide en el valor global. El mayor gasto en el tratamiento de enfermedad coronaria se atribuye a ingresos hospitalarios, que suelen ser prolongados y aumentar de forma progresiva7. Al número de días que necesita estar internado el paciente, se suma el gasto que ocasiona el reingreso por complicaciones relacionadas con la edad.
La enfermedad coronaria produce un índice alto de reingresos hospitalarios, según Lupon et al.8 Sin embargo, gracias a la intervención educativa y farmacológica realizada, en el primer ańo de seguimiento más próximo de los pacientes atendidos en unidad multidisciplinaria, los ingresos por enfermedad coronaria se redujeron de forma significativa. El seguimiento a 153 pacientes aleatorizados de 15.8 ± 6 meses indica una importante reducción de la mortalidad, los reingresos por ICC y la estancia media hospitalaria. Con la introducción de un programa educativo y de control la relación costo-beneficio fue favorable para la institución de salud.
Los ahorros en hospitalización y reingreso se consiguen con estrategias innovadoras y tratamientos más eficaces. Rodríguez et al.9 mencionan una estrategia sencilla para mejorar la gestión de los pacientes: discutir con los profesionales sobre la ética de la eficiencia y su responsabilidad en la optimización de los recursos y las estancias; responsabilizar a determinados profesionales de áreas específicas del servicio, especialmente de la unidad de diagnóstico no invasivo; establecer como prioritaria la realización de las exploraciones complementarias a los pacientes pendientes de alta, de forma que no haya enfermos ingresados a la espera de las mismas después, mediante un rediseńo de los procesos y el desarrollo de guías clínicas (dolor torácico, angina de pecho, infarto de miocardio, enfermedad coronaria); acordar con los servicios de referencia de la ciudad que agilicen la realización de exploraciones complementarias y técnicas como hemodinamia, electrofisiología, cirugía, con el objeto de reducir los tiempos de demora de los enfermos que deban permanecer ingresados; hacer el seguimiento al desarrollo y aplicación de las medidas con el fin de comprobar su cumplimiento y contribuir a resolver con antelación los problemas que pudieran presentarse, y establecer con la dirección del centro hospitalario una estrategia de desarrollo del servicio con nuevas técnicas como hemodinamia, de forma que puedan evitarse las demoras por traslado de los pacientes. El aumento de la eficiencia conseguido con estrategias innovadoras de este tipo, permite obtener una disminución del costo por día de estancia, lo que repercute muy positivamente en el valor de los procesos tratados10 y en el gasto general de la institución de salud.
La intervención la puede hacer el personal especializado en una unidad adecuada de fácil acceso, con el empleo de distintos modelos de unidades, clínicas o programas de atención que mejoran el cuidado, mediante intervenciones de seguimiento y/o manejo que disminuyen el número de hospitalizaciones del paciente, en algunos casos hasta en 87%, de días de estancia hospitalaria y de visitas en urgencias. Al tiempo que mejora su calidad de vida y aumenta el cumplimiento del tratamiento, el paciente asume su propio cuidado personal y prolonga su supervivencia. Los datos presentados por Comin-Colet et al.11 sugieren que este tipo de mejoras se puede conseguir en un centro hospitalario bajo condiciones normales de funcionamiento. Las mejoras incluyen programa de atención mediante visitas domiciliarias12 y/o contactos telefónicos por parte de enfermería, con fines educativos y de soporte, en los que la asistencia se concentra en una unidad especializada o en un tipo mixto unidad especializada/asistencia primaria debidamente coordinados.
CONCLUSIONES
La actuación del ISS Valle del Cauca que se limita a pagar a las IPS contratadas por los procedimientos en la especialidad de cardiología intervencionista, conforme al sistema general de salud y el régimen de atención en salud creados por la Ley 100 de 1993, ve amenazada su estabilidad financiera.
La entidad quedó con una proporción alta de afiliados y beneficiarios mayores de 40 ańos que corren mayor riesgo de enfermar y/o morir por enfermedades degenerativas. Una de ellas, la arteriosclerosis, se agrava por la presencia de hipertensión arterial, diabetes, dislipidemias, obesidad, malos hábitos alimenticios, sedentarismo, tabaquismo, excesivo consumo de alcohol o estrés. Mal manejada, esta enfermedad puede conducir a un infarto agudo del miocardio (IAM) que ocasione la muerte o con mejor suerte provocar complicaciones crónicas que afecten de modo definitivo la calidad de vida del paciente. Al costo de la secuela de problemas de salud se deben agregar los ańos de vida saludable perdidos, así como el dańo psicológico y social causado por enfermedad coronaria.
El deterioro del corazón y las complicaciones vasculares son causantes del ingreso frecuente del paciente a los centros hospitalarios. El gasto se incrementa con el aumento de la tasa de atención anual en los hospitales por síndrome coronario agudo, las complicaciones que afectan el estado de salud del paciente después del alta y el reingreso hospitalario. Existe preocupación mundial por el incremento de enfermedad coronaria y en 15 ó 20 ańos se espera una pandemia de la misma pues los nińos, los jóvenes y los adultos adoptan hábitos de vida poco saludables. Las comodidades del modernismo no facilitan que las personas hagan deporte, consuman alimentos con bajo contenido de colesterol y se beneficien de una alimentación rica en antioxidantes como frutas y verduras y consuman productos ricos en fibra.
Como ente asegurador la EPS Seguro Social debe afrontar la aparición de esta enfermedad en sus afiliados contribuyentes y beneficiarios, por tanto su principal objetivo será conseguir un diagnóstico preciso y un tratamiento definitivo, evitar las complicaciones post-operatorias y mejorar el pronóstico de la enfermedad. Para evitar gastos considerables en atención previa, intervención y hospitalización, es necesario replantear la cultura de la salud curativa que tienen los afiliados al ISS e igualmente evaluar el tipo de educación que reciben los profesionales de la medicina en todas sus ramas. Una estrategia del ISS Valle del Cauca para mantener su población afiliada sana consistiría en efectuar programas de promoción y prevención de enfermedad coronaria a través de programas educativos, bajo la premisa de que la acción educativa y preventiva primaria en los primeros ańos de la vida adulta, y por supuesto en la vejez, disminuye el ingreso hospitalario13. De esta manera se podría reducir la morbi-mortalidad por enfermedad coronaria, mejorar el bienestar del afiliado mayor de 40 ańos, reducir el gasto y aliviar la situación económica del Seguro Social.
Como complemento se requiere una política de Estado dirigida a promover hábitos de vida saludables desde la nińez, con programas de promoción y prevención de enfermedad coronaria liderados por médicos generales, pues son el primer contacto en la atención primaria y los llamados a fortalecer la educación en salud para evitar y/o retardar la aparición de esta enfermedad. Los avances tecnológicos en medicina y salud minimizan la enfermedad, sus causas y efectos, reducen costos y gastos, y mejoran la eficacia, eficiencia y efectividad de la atención. Las alternativas como la vigilancia sobre la evolución biotecnológica en el tratamiento de enfermedad coronaria demandan considerable inversión en equipos y software de alta tecnología, pero se justifican en la medida en que permiten una intervención más efectiva y menos costosa en el tiempo.
Desde la década de 1980, la tecnología de los medicamentos sobresale con la introducción de fármacos fibrinolíticos, que son licuadores de coágulos. Las nuevas tecnologías diagnósticas han supuesto igualmente una revolución. La cardiología intervencionista, invasiva al mínimo, rescata de la cirugía cardíaca convencional a miles de pacientes. Las propias técnicas quirúrgicas a cielo abierto son cada vez menos agresivas. La opción terapéutica para enfermos coronarios de edades avanzadas con alto riesgo quirúrgico son los procedimientos poco cruentos, que no precisan unidad de cuidados intensivos, reducen la estancia hospitalaria y los costos sanitarios y aportan a una positiva relación beneficio-riesgo. Gracias a estas tecnologías se puede hablar de aumento de la supervivencia, mejor calidad de vida, mejores pronósticos e ingresos hospitalarios más cortos.
Los resultados del estudio aportan cifras sobre la dimensión del gasto en enfermedad prevalente para posibles nuevos trabajos como innovación en salud, contabilidad de costos, evaluación de proyectos, retorno de la inversión, valoración económica de la calidad, entre otros. Por su carácter exploratorio, el estudio se ocupó de diversas variables del gasto, pudiendo relacionarse después con el gasto y el costo hospitalario por enfermedad coronaria o los costos de atención y la calidad del tratamiento. Dentro de sus posibilidades, el ISS podría establecer igualmente la relación costo-eficacia, costo-eficiencia, costo-efectividad, como medidas proyectivas que fundamentan las estrategias de prevención. La eficacia es el efecto producido en la variable en condiciones ideales o de laboratorio, se mide en unidades naturales que representan a la variable u otras medidas como complicaciones evitadas o pacientes recuperados. La eficiencia es la relación entre los resultados obtenidos y el costo de los recursos consumidos para obtener los resultados, que conduce a un seguimiento del enfermo para conocer su estado de salud después de la intervención. La efectividad es el factor producido en la variable en condiciones reales; es decir, en la práctica habitual, sus unidades son las mismas que en la eficacia14.
REFERENCIAS
1. Naciones Unidas Colombia. Sala de Situación Humanitaria. Ficha Técnica Situación Humanitaria Departamento del Valle del Cauca, abril 2005. [Fecha de acceso: junio 18, 2006]. URL disponible en: http://www.colombiassh.org/archivos/archivos/FT_Valle_del_Cauca_04-05_Ext.pdf?PHPSESSID=1e0010b6592ea33dadca81b02c7abb5de0
2. Masana L. Vida de infarto. La felicidad en tiempos del colesterol. Barcelona: Editorial Amat S1; 2003.
3. Rodríguez R. Evolución de la cirugía coronaria en las dos últimas décadas. Barcelona: Universitat Autónoma de Barcelona; 2005.
4. Xunta de Galicia, Consellería de Sanidad. Plan de Salud de Galicia 2002-2005. [Fecha acceso octubre 16, 2006]. URL disponible en: http://www.sergas.es/gal/Publicaciones/Docs/PlOrSanitaria/PDF7-57.pdf
5. Anguita M, Ojeda S, Atienza F, Ridocci F, Almenar L, Vallés F, et al. Análisis de coste-beneficio de los programas de prevención de reingresos en pacientes hospitalizados por insuficiencia cardíaca. Impacto económico de las nuevas formas de asistencia a la insuficiencia cardíaca. Rev Esp Cardiol 2005; 58 (Supl 2): 32-36.
6. Ciruzzi MA, Schargrosky H, Pramparo P, Rosloznik J, Zylbersztejn H, Haquim M, et al. Edad avanzada y factores de riesgo para infarto agudo de miocardio. Medicina 2002; 62: 535-543.
7. McMurray JJ, Stewart S. Heart failure: Epidemiology, aetiology, and prognosis of heart failure. Heart 2000; 83: 596-602.
8. Lupón J, Parajón T, Urrutia A, González B, Herreros J, Altimir S, et al. Reducción de los ingresos por insuficiencia cardíaca en el primer ańo de seguimiento en una unidad multidisciplinaria. Insuficiencia Cardiaca 2005; 58: 374-380.
9. Rodríguez L, Romero A, Moreu J, Maicas C, Alcalá J, Castellanos E, et al. Efecto de la gestión de un servicio de cardiología en la atención del paciente cardiológico. Evolución de los indicadores asistenciales gestión sanitaria. Rev Esp Cardiol 2002; 55: 1251-1260.
10. Shively EH, Heine MJ, Schell RH, Sharpe JN, Garrison RN, Vallance SR, et al. Practicing surgeons lead in quality care, safety, and cost control. Ann Surg 2004; 239: 752-762.
11. Comin-Colet J, Viles D, Martí J, Serrat R, Recasens L, Vila J, et al. Impacto sobre la morbimortalidad de la insuficiencia cardíaca: estudio comparativo del manejo por una unidad de insuficiencia cardíaca respecto del manejo convencional. Rev Esp Cardiol 2002; 55 (Supl 2): 140-145.
12. Soriano CJ, Atienza F, Ojeda S, Osca J, Martínez-Alzamora N, Anguita- Sánchez M, et al. Resultados de un estudio aleatorizado de educación interactiva y monitorización domiciliaria sobre las rehospitalizaciones, supervivencia y calidad de vida en pacientes con insuficiencia cardíaca. Estudio multicéntrico PRIC, prevención de reingresos en insuficiencia cardíaca. Rev Esp Cardiol 2002; 55 (Supl 2): 146-154.
13. Centro Hospitalario La Concepción. Artículos médicos. Publicado online 4/12/2005. [Fecha de acceso junio 18, 2006]. URL disponible en: http://www.laconcepcion.com.mx/html/modules/ news/index.php?storytopic=9
14. Lázaro P. Evaluación socioeconómica de la práctica clínica cardiológico. Rev Esp Cardiol 1997; 50: 428-443.