Manejo de la EPOC estable en relación con la GOLD: Experiencia en un hospital universitario*
Diana Durán, FT1, Olga Cecilia Vargas, FT1
* Estudio financiado por el Fondo de Investigaciones de la Universidad del Rosario (FIUR), Bogotá, Colombia.
1. Docente, Programa de Fisioterapia, Facultad de Rehabilitación y Desarrollo Humano, Universidad del Rosario, Bogotá, Colombia. e-mail: dduran@urosario.edu.co ovargas@urosario.edu.co
Recibido para publicación diciembre 5, 2007 Aceptado para publicación septiembre 18, 2008
RESUMEN
Introducción: Estudio prospectivo-descriptivo que analiza el plan de atención ambulatorio del usuario con EPOC estable de acuerdo con las recomendaciones de la GOLD en un hospital público en Bogotá. Presenta los factores que influyen a nivel de educación, tratamiento farmacológico, rehabilitación pulmonar y oxigenoterapia. Se aplicó una encuesta para pacientes, evaluada y validada por grupo de expertos y una ficha para revisión de las historias clínicas.
Materiales y métodos: Estudio de tres fases. En la fase I se seleccionaron los pacientes con diagnóstico primario de EPOC en etapa estable, atendidos por consulta externa que no hubieran presentado exacerbación por lo menos un mes antes de la encuesta. Se tomaron de las historias clinicas, los datos demográficos (género y edad), fechas de control previo, exámenes solicitados, medicamentos formulados, remisión a programas de rehabilitación pulmonar, ejercicio y oxigenoterapia domiciliaria. En la fase II, se aplicó la encuesta a 61 pacientes adultos que cumplían con los criterios de inclusión y el registro de sus historias clínicas. En la fase III se hizo el análisis e interpretación de los resultados con un procesamiento estadístico de la información que comprendía análisis multivariado y univariado de datos utilizando el programa SPSS software, versión 11.5 para Windows.
Resultados: Durante el período de estudio se atendieron por consulta externa en la institución 69 personas con diagnóstico primario de EPOC; de estos, 61 cumplían con los criterios de inclusión. La edad media del grupo fue 73 años y 70% eran mujeres; 50% tenía bajo nivel socioeconómico y ningún grado de escolaridad; 93% tenía dependencia económica de su familia. El mayor factor de riesgo, fue humo de leña (84%), con un promedio de exposición de 20 años; 30% recibió educación por parte del médico, 47% usaba broncodilatadores inhalados y 48% refería dificultades para conseguirlos. Sólo un paciente había asistido a rehabilitación pulmonar aunque 56% utilizaba oxígeno domiciliario y 93% presentaba algún grado de disnea.
Conclusiones: La implementación de la terapia no farmacológica y de educación está lejos de las recomendaciones de la GOLD, sea por influencia del sistema de salud, trámites administrativos, accesibilidad, uso de guías, poca remisión médica o la carga para los profesionales. Es necesario establecer un plan de mejoramiento con cobertura efectiva para optimizar la atención y la calidad de vida de las personas con EPOC.
Palabras clave: Manejo de la EPOC; Recomendaciones GOLD; Calidad de vida.
Stable copd management in relation to the GOLD: Experience at a university hospital
SUMMARY
Introduction: This paper presents a prospective and descriptive study discussing the outpatient care plan in a public hospital in Bogotá for patients with stable COPD according with the GOLD recommendations. The paper presents as well the influence of factors such as education, pharmacological treatment, pulmonary rehabilitation and oxygen-therapy. A survey was carried out among patients, and the results were evaluated and validated by a group of experts; a personal data card for the review of clinical records was considered.
Materials and methods: This is a three-phase study. On the first phase, selected patients from outpatient care visits were included with a primary diagnosis of COPD on the stable condition stage; these patients had no evident exacerbation in at least one month before the survey. Clinical records, demographic data (gender, age), previous control dates, required examinations, prescribed medicines, referral to pulmonary rehabilitation programs, exercises and domiciliary oxygen-therapy were recorded. On the second phase, the survey was carried out among 61 adult patients who met the inclusion criteria and the clinical record register. On the third phase, the analysis and interpretation of the results were carried out with a statistic processing of the information, which considers multivariate and univariate data analysis using the software SPSS version 11.5 for Windows.
Results: The number of patients with COPD diagnosis studied during the research period of time in our hospital outpatient service was 69, however only 61 of them fulfilled all the inclusion criteria. Sixty-one patients were interviewed, average age, 73. Seventy percent were female. Fifty percent of the participants were from low schooling, social and economic segments of the population; 50% had no formal education and 93% were family dependent. The major risk factor reported (84%) was wood fire smoke, with an average exposure of more than 20 years (72%). Thirty percent considered that they had been educated about their disease by a physician, 47% used inhaled bronchodilators, 48% of whom had difficulties to obtain them. Although 56% of all patients were using home oxygen therapy, and 93% suffered some degree of dyspnea, only one patient had undergone pulmonary rehabilitation.
Conclusions: Our study revealed that non pharmacological therapy and patient education do not meet GOLD recommendations at a Colombian public hospital; this is due, in part, to inadequacies of the public health system and accessibility to it, lack of clinical guidelines, scant medical referral and heavy patients load. It is necessary to implement an improvement plan that will enhance COPD patient treatment and expand heath care professionals participation in it.
Keywords: COPD management; GOLD recommendations; Quality of life.
La enfermedad progresiva obstructiva crónica (EPOC) es progresiva y acarrea muchas consecuencias a nivel físico, mental y social en la persona que la padece. Síntomas como la disnea y la fatiga afectan la capacidad funcional del individuo, causando una disminución progresiva de la habilidad para realizar las actividades básicas y de la vida diaria, así como restricción al ejercicio, que conducen a una discapacidad inminente con dependencia y aislamiento. La EPOC, es entonces una enfermedad sistémica y multifactorial que debe ser abordada desde diferentes aspectos y requiere un manejo integral e interdisciplinario.
Del interés por responder efectiva y oportunamente a esta problemática de la EPOC y unificar esfuerzos en su manejo, surge una guía de aplicación nacional e internacional denominada Global Initiative for Obstructive Lung Disease (GOLD), desarrollada por expertos de diferentes países y representantes de la Organización Mundial de la Salud (OMS) y el Nacional Heart Lung and Blood Institute (NHLB) de los Estados Unidos en el año 2001. Esta guía abarca los aspectos más relevantes para considerar en la intervención integral de los pacientes con EPOC y se encuentra sustentada por una fuerte base científica que permanece en constante actualización1.
La GOLD estimula la implementación de estrategias que direcciona hacia la prevención y progreso de la enfermedad, la disminución de los síntomas, mejorar la tolerancia y el estado de salud, prevenir y tratar complicaciones, exacerbaciones y reducir la mortalidad2. Esto lo establece a través de cuatro componentes que garantizan un manejo efectivo e integral de la EPOC, como son:
1. Valoración y monitoreo de la enfermedad.
2. Reducción de factores de riesgo.
3. Manejo de la EPOC estable.
4. Manejo de exacerbaciones.
El objetivo de la GOLD también incluye animar y concientizar a la comunidad médica e instituciones de salud a usar la guía y promover la investigación en el manejo de la EPOC dentro del contexto de cada país, con el fin de crear estrategias que permitan mejorar el diagnóstico y tratamiento.
El propósito de este estudio es identificar las características del plan de atención ambulatorio que está recibiendo el usuario con EPOC estable en un hospital público universitario y contrastarlo con los estándares del componente 3 presentado por la GOLD. La selección de este componente se basó en la necesidad de conocer el tratamiento farmacológico y no farmacológico del paciente con EPOC de acuerdo a una recomendación internacional y teniendo en cuenta la influencia de las condiciones sociales, locales y legislativas para disponer de recursos e infraestructura que permitan la aplicación de guías internacionales en Colombia.
MATERIALES Y MÉTODOS
Este es un estudio prospectivo, descriptivo del manejo de la EPOC estable, dirigido a personas adultas que reciben tratamiento ambulatorio en un hospital universitario de carácter público, de nivel III de atención, en la ciudad de Bogotá. Este hospital público cuenta con 360 camas y atendió 135,000 consultas ambulatorias para todos los servicios en el año 2005, de las cuales 850 correspondían al manejo ambulatorio de la EPOC.
El diseño metodológico comprendió en la fase inicial la revisión teórica de las guías existentes; en este proceso se tomó la guía de los estándares de la GOLD como referencia para el proyecto, pues cumplía con los criterios de consenso, rigurosidad científica, aplicación internacional y actualización esperados en una guía de manejo; igualmente se establecieron las variables y los indicadores a evaluar. Después se desarrollaron los instrumentos, que comprendían de una encuesta para pacientes que se evaluó y validó por un grupo de expertos y tuvo aplicación de prueba piloto; asimismo, se realizó la revisión de las historias clínicas correspondientes de manera previa a la encuesta y a través de una ficha específica que permitiera contrastar los datos presentados por el paciente, como las fechas de control previo, los exámenes solicitados, medicamentos formulados, la remisión a programas de rehabilitación pulmonar, ejercicio y oxigenoterapia domiciliaria. Estos datos se registraron y permitieron dar una mayor confiabilidad a la información.
Los datos se obtuvieron a partir de una muestra «cautiva», en un período de cuatro meses comprendidos entre septiembre y diciembre del año 2005, durante el cual se atendieron 69 personas con diagnóstico primario de EPOC, de las cuales 61 cumplían con los criterios de inclusión y se les aplicó la encuesta y revisión de la historia clínica. Del total, 45 provenían de consulta externa del servicio de neumología y 16 de medicina interna. Los criterios de inclusión contemplados eran: diagnóstico primario de la EPOC, capacidad de responder al cuestionario, estar de acuerdo con participar y firmar el consentimiento informado, no haber presentado cuadro de exacerbación por lo menos un mes antes de la encuesta y haber asistido previamente, por lo menos una vez, a consulta externa por EPOC en el hospital. Dentro de los criterios de exclusión se tuvo en cuenta la alteración en la esfera mental (2 de los 69), que no respondiera de manera adecuada a las preguntas de los datos personales tomados previamente de la historia clínica o que se encontrara un cuadro de exacerbación en el momento de la consulta (6 de los 69).
El estudio estadístico de los datos obtenidos comprendió el análisis univariado y multivariado utilizando el programa estadístico SPSS versión 11.5 para Windows. Inicialmente se realizó una tabulación manual con cuadros que permitían analizar cada componente del instrumento aplicado y facilitar su digitación; luego se clasificó cada pregunta como una variable, y a su vez, las respuestas de estas en categorías. Se clasificaron 61 variables correspondientes al instrumento de la encuesta aplicada a los pacientes (datos personales, factores de riesgo, enfermedades pulmonares asociadas, impacto de la enfermedad, pruebas diagnósticas, síntomas, pautas de reducción de factores de riesgos, educación, tratamiento farmacológico, tratamiento no farmacológico, hospitalizaciones y tratamiento en casa en el último año) y 7 variables a la ficha para revisión de historias clínicas (controles médicos, pruebas diagnósticas descritas, medicamentos formulados, remisión a programas de rehabilitación pulmonar y ejercicio físico, oxigenoterapia, asistencias a consulta de neumología o medicina interna). Esta ficha tiene por objeto limitar el sesgo de la información, cotejando aspectos puntuales del manejo dado a los pacientes con la respuesta de estos en las encuestas. Las variables de la encuesta y la ficha de historia clínica permitían discriminar los aspectos relacionados con el diagnóstico y manejo ambulatorio de la EPOC. La encuesta presentaba algunas preguntas abiertas con el objeto de aportar información para el análisis de los aspectos que afectaban el desarrollo efectivo del plan de atención y que se relacionaban con el usuario; estas respuestas se clasificaron por categorías. Luego se realizó el análisis multivariado, a través del cruce de variables, con el objetivo de encontrar relaciones de dependencia e independencia entre las variables. Por último, se contrastaron los resultados obtenidos en la aplicación de los instrumentos con las recomendaciones en el componente 3 del documento de la GOLD, con el fin de establecer las semejanzas, las diferencias y proceder a la discusión y análisis.
RESULTADOS
Aunque la guía internacional GOLD incluye 4 componentes, esta investigación se contrastó específicamente con el componente 3, que contempla aspectos relacionados con el manejo de la EPOC estable, como la educación, el tratamiento farmacológico y no farmacológico que incluye oxigenoterapia, rehabilitación pulmonar, soporte ventilatorio y alternativas quirúrgicas.
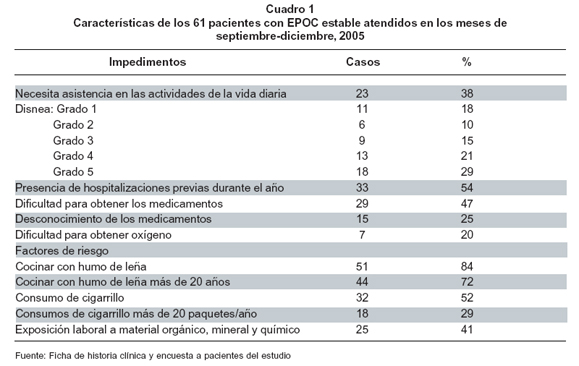
Caracterización de la muestra. Se encuestaron 61 pacientes con edad promedio de 73 años, con predominio del sexo femenino (70%), bajo nivel de escolaridad y estrato socioeconómico (50% no tiene ningún grado de educación escolar), así como dependencia económica de su familia (93%); 66% siente que su enfermedad lo ha afectado en las actividades sociales con su familia y 38% necesita apoyo para realizar sus actividades de la vida diaria. El principal factor que ellos aducen está relacionado con la presencia e intensidad de los síntomas, pues 56% usa oxígeno domiciliario y 93% refiere algún grado de disnea, en una escala mayor de 3/5 MRC (Medical Research Council Scale) (Cuadro 1).
El humo de leña predomina como el mayor factor de riesgo informado (84%); 72% de ellos ha tenido un tiempo de exposición mayor de 20 años, 52% ha consumido cigarrillo y de ellos 29% con más de 20 paquete/año, 41% ha estado expuesto a sustancias químicas, partículas minerales u orgánicas durante su actividad laboral (Cuadro 1).
Tratamiento farmacológico. Los resultados del estudio muestran que el tratamiento farmacológico que los pacientes de la muestra recibían era: broncodilatador inhalado combinado con vacunas (41%); broncodilatador inhalado combinado con corticoides y vacunas (23%); broncodilatador inhalado combinado (21%); broncodilatador inhalado combinado con vacunas y antibióticos (8%), y/o agentes mucolíticos y corticoides (7%). Del total de pacientes, 75% conoce qué fármacos utiliza y su vía de administración; 62% afirma haber recibido información sobre el uso apropiado de los medicamentos. El grado de escolaridad y la no asistencia a un programa de rehabilitación pulmonar no muestra influencia sobre el nivel de conocimientos que tienen acerca de los medicamentos. Sin embargo, los que tienen más dificultad respiratoria presentan mayor experiencia y habilidad en el manejo de medicamentos (63%).
Tienen dificultad para obtener los medicamentos 47% de los pacientes, señalando dificultades económicas o falta de existencia en la institución encargada de brindárselos. Los broncodilatadores inhalados son los fármacos más conocidos por los individuos de la muestra que presentan tos, expectoración y dificultad para respirar (48%).
Oxigenoterapia. Del 56% de los pacientes del estudio que utilizan oxígeno en casa, 88% asisten por consulta de neumología, 21% informó dificultades para obtener el oxígeno y 91% lo usa más de 12 horas al día (Cuadro 2). Asimismo, los pacientes con oxigenoterapia domiciliaria reportaron el mayor número de visitas a los servicios de salud por empeoramiento de sus síntomas en el último año y han tenido el mayor número de hospitalizaciones (59%). Ninguno ha asistido a programas de ejercicio físico o de rehabilitación pulmonar.
Rehabilitación pulmonar. Aunque la GOLD recomienda que todos los individuos con EPOC acudan a un programa de rehabilitación pulmonar, solo 1 (2%) de los 61 pacientes ha tenido la oportunidad de asistir y corresponde al que mejor reconoce los síntomas de alarma. Los demás refieren que no se les ha propuesto asistir a este tipo de programas a pesar de que 56% utiliza oxígeno domiciliario, 93% presenta algún grado de disnea y 54% ha estado hospitalizado en el último año. Esta falta de asistencia a programas de rehabilitación pulmonar, en gran parte obedece a la ausencia de este servicio en la institución de estudio y a la escasez de estos a nivel nacional, muy específicamente en Bogotá, que es una ciudad con una población de 6,7 millones de habitantes y en donde sólo se encuentran 4 programas de rehabilitación pulmonar reconocidos, dos de ellos de nivel público.
Cinco (8%) pacientes que asisten a consulta de neumología, han tenido la oportunidad de asistir a programas de ejercicio físico dirigidos por educadores físicos, y presentan el menor número de hospitalizaciones y citas de control en el último año.
Educación. La educación es una recomendación importante de la GOLD para el individuo con EPOC. Sin embargo, de los pacientes que asisten por consulta de neumología y medicina interna, 30% ha recibido educación acerca de su enfermedad, 20% en factores de riesgo, 21% en los beneficios del ejercicio físico y 34% en las recomendaciones nutricionales. No obstante, 62% ha obtenido instrucciones de su médico acerca del uso apropiado de los medicamentos y del tratamiento enviado a casa, y 92% reconoce los síntomas de empeoramiento (Cuadro 2).
Procedimientos quirúrgicos. A 59 personas de la muestra no le han propuesto ni le han realizado tratamiento quirúrgico para el pulmón, únicamente uno de los dos pacientes que recibieron información de las alternativas quirúrgicas se ha sometido a cirugía.
DISCUSIÓN
Es necesario resaltar que los resultados provienen de un sólo hospital universitario, de carácter público de nivel III de atención en la ciudad de Bogotá, Colombia, que no cuenta durante el estudio con equipo de espirometría, ni programa asistencial de rehabilitación pulmonar, ni recurso físico y humano para desarrollar el componente educativo en la institución. Por otro lado, es importante manifestar que el mayor número de personas con diagnóstico primario de EPOC relacionados por el Departamento de Sistemas del hospital, es por hospitalización (671 pacientes entre el año 2000-2003). Esta cifra puede ser mucho mayor, porque muchas de las personas atendidas en el servicio de urgencias o medicina interna presentan una descompensación de alguna otra enfermedad asociada con la EPOC, como insuficiencia cardíaca congestiva crónica, neumonía adquirida en la comunidad, entre otras, lo cual puede encubrir en parte la realidad de las hospitalizaciones y consultas asociadas con esta enfermedad.
En el análisis del manejo del tratamiento farmacológico y no farmacológico del paciente con EPOC estable de acuerdo con la recomendación de la GOLD, se observa que influyen las condiciones sociales, locales y legislativas para utilizar los recursos e infraestructura que se requieren en la aplicación de esta guía internacional en nuestro medio. Un estudio en 1999 de la IBERPOC en España, reveló que sólo 39% de los pacientes con EPOC recibían tratamiento adecuado de acuerdo con las guías internacionales desarrolladas para este fin, observándose además, la presencia de infradiagnóstico, intervenciones insuficientes y poca coordinación y consenso en el equipo interdisciplinario, lo cual se correlaciona con los hallazgos encontrados en esta investigación3.
En las recomendaciones de la GOLD, el objetivo de la terapia farmacológica en EPOC es prevenir y controlar los síntomas, reducir la frecuencia y severidad de las exacerbaciones y mejorar el estado de salud y tolerancia al ejercicio a través del uso de broncodilatadores inhalados, corticoides, vacunas y antibióticos4. Este estudio revela la importancia de que el médico y el paciente persigan los objetivos de esta recomendación GOLD, asumiendo la educación como un plan de acción necesario que les permita a los enfermos utilizar de forma efectiva cada medicamento y responder eficazmente a las múltiples dificultades que ellos presentan y que además, estos objetivos se optimicen con el nivel de severidad de la enfermedad.
Bourbeau et al.5 y Pill6 relacionan el nivel educativo con la capacidad de aprendizaje y compromiso para adoptar comportamientos que influyan positivamente en la salud del individuo. Sin embargo, los resultados de este estudio muestran que el buen uso y conocimiento de los fármacos no tiene relación con el grado de escolaridad o nivel de ingresos del paciente, pero sí se correlaciona con la habilidad para manejar la severidad de los síntomas; en otras palabras, el grado de experiencia con la limitación al flujo de aire, las co-morbilidades y la frecuencia de exacerbaciones a los que haya estado expuesto el individuo que padece la enfermedad, tiene mayor influencia sobre el cumplimiento del tratamiento prescrito, que el nivel socioeconómico, comportamiento, estilo de vida o formación educativa presente.
Otro aspecto a destacar es que a pesar de que los médicos de la institución intentan seguir las recomendaciones de guías internacionales en el manejo farmacológico para la EPOC con el fin de alcanzar los mejores resultados, esto no es suficiente para asegurar efectos óptimos, por las circunstancias que se presentan a nivel local, como la dificultad para obtener los medicamentos, ya sea por condiciones económicas propias, falta de cobertura o trabas administrativas en el Plan Obligatorio de Salud (POS), la falta de vinculación y subsidio, y otras situaciones que dependen de las políticas de Estado.
Como parte de la discusión de cómo favorecer el tratamiento farmacológico de la EPOC, Pauwels et al.1 y Campos & Wanner7 recomiendan estrategias que deben incluir tratamiento de dependencia al tabaquismo, discusión de régimen terapéutico, evaluación de dosis de medicamentos y adherencia al tratamiento. Además, en cada control médico, se debe incluir información más precisa de la progresión de la enfermedad, efectividad de los medicamentos y efectos colaterales. Los profesionales que intervienen este tipo de pacientes deberían analizar las causas por las cuales estos están teniendo mayores recidivas, deterioro y discapacidad, y no sólo prescribir una nueva fórmula.
Estas recomendaciones deben contribuir a romper el círculo vicioso de exacerbación, visita médica u hospitalización, mayor deterioro físico, mental, social, discapacidad y muerte. El personal que interviene pacientes con EPOC debe desarrollar una actitud retadora, ambiciosa que permita frenar los problemas administrativos, políticos y éticos que están incidiendo directamente sobre el crecimiento y velocidad del deterioro de esta enfermedad.
La GOLD manifiesta que la oxigenoterapia suplementaria a largo plazo aumenta la supervivencia, mejora el sueño y la capacidad intelectual y de ejercicio en los pacientes hipoxémicos. Esta es una estrategia efectiva para incrementar la tolerancia máxima al ejercicio, aún en pacientes desaturados8,9, lo cual favorece indirectamente su capacidad para desarrollar autonomía e independencia en sus actividades.
Los hallazgos de este estudio presentan que el oxígeno suplementario se usa para individuos en estadíos avanzados de la enfermedad, pero en algunos casos su uso no fue constante por dificultades económicas para acceder a él o para utilizarlo de acuerdo con la prescripción médica. Los pacientes del estudio con oxígeno en casa se quejan de la falta de disponibilidad de oxígeno portátil, lo cual dificulta su movilidad y los restringe considerablemente para realizar actividad física y participar en actividades sociales y familiares, obligándolos a permanecer en su lugar de residencia y a desplazarse en un área mínima. Este aislamiento contribuye a agravar el círculo vicioso de menos actividad -más disnea - más dependencia - mayor discapacidad - menor calidad de vida. Es necesario crear estrategias que permitan aprovechar el uso del oxígeno a largo plazo no sólo para aumentar la supervivencia sino también para beneficiar la calidad de vida y las actividades de la vida diaria.
Tanto la guía GOLD como otras guías internacionales reconocidas como la American Thoracic Society (ATS)10 y la European Respiratory Society (ERS)11 recomiendan los programas de rehabilitación pulmonar para tratar los síntomas de EPOC. Estos programas ayudan a disminuir la discapacidad del paciente y a mejorar la independencia funcional y la calidad de vida. Los componentes de un programa de rehabilitación pulmonar incluyen valoración funcional, educación del paciente, ejercicio físico, nutrición y soporte psicológico. Las personas con EPOC que ingresan a un programa de rehabilitación pulmonar benefician su estado de salud y el uso de recursos de atención, al disminuir períodos de hospitalización, visitas médicas y complicaciones secundarias. Por otro lado la capacitación que reciben el paciente y la familia en estos programas facilita su seguridad para participar activamente en el manejo de su enfermedad12.
Aunque la rehabilitación pulmonar se practica como una intervención multidisciplinaria, los análisis basados en la evidencia muestran que el componente más efectivo es el entrenamiento con ejercicio. Varios estudios13,14 demuestran reducción en la disnea y en la sensación de cansancio de las piernas, asimismo, incremento de la tolerancia al ejercicio, fortalecimiento de los sistemas músculo esquelético y cardiovascular, mayor motivación personal y en general un mejor estado de salud.
La GOLD recomienda que todos los pacientes con EPOC puedan participar en programas de entrenamiento físico, para mejorar la tolerancia al ejercicio, la realización de las actividades básicas y de la vida diaria, y así disminuir el grado de discapacidad a causa de las limitaciones funcionales de la enfermedad15,16.
Este estudio revela que sólo 6 de los 61 pacientes asistieron a alguno de los componentes de rehabilitación pulmonar: 5 recibieron clases de ejercicio físico y uno asistió a un programa institucional de rehabilitación pulmonar. Los otros 55 pacientes dijeron no haber sido informados, ni se les prescribió algún componente de rehabilitación pulmonar. Esto se correlaciona con todos los resultados del estudio que evidencian que el plan de atención en la EPOC para los individuos de la muestra se enfoca en el tratamiento farmacológico (Cuadro 2).
Es urgente crear en Colombia programas asistenciales de rehabilitación pulmonar, que comprendan un manejo integral multidisciplinario, que mejore no sólo las condiciones de salud y calidad de vida, sino que también contribuyan a que sea más eficiente el presupuesto destinado para la salud pública, instituciones prestadoras de salud y hospitales. Estos programas deben ser de fácil acceso y disponibilidad, además de contar con el soporte profesional y recurso físico institucional indicado para un manejo óptimo.
La guía GOLD refiere que la educación no mejora la capacidad de ejercicio del paciente o la función pulmonar, pero sí beneficia la habilidad del individuo para entender y tomar control del manejo de la enfermedad17. Los resultados de este estudio, muestran que las personas que poseen un conocimiento general más alto en EPOC y su terapia farmacológica, son quienes sufren los síntomas crónicos más severos de la enfermedad. Se requieren estudios adicionales que permitan analizar los resultados y beneficios del componente educativo para la EPOC. Algunas investigaciones presentan que la educación del paciente sirve para mejorar el conocimiento acerca de su enfermedad18,19.
Sin embargo, las autoras opinan que la educación del paciente con EPOC debe cubrir ayudas de soporte que le permitan manejar su enfermedad. La educación en las instituciones de salud, debe ser simple, sencilla, basada en el uso de estrategias educativas prácticas, de fácil seguimiento y apropiadas con el contexto, que le permitan aprender acerca de los factores de riesgo, la progresión de sus síntomas y su compromiso, de tal manera que el paciente asuma una actitud más positiva y mejore su estilo de vida y habilidades de auto-manejo.
En la actualidad se reconoce que los procedimientos quirúrgicos como la cirugía de reducción de volumen o transplante pulmonar, pueden contribuir a disminuir la disnea, incrementar la capacidad de ejercicio y mejorar la calidad de vida en ciertos pacientes con EPOC. Sin embargo, la GOLD refiere que los costos que representan estos procedimientos son bastante altos para las instituciones prestadoras de salud y para el sistema en general. Además, la relación costo-beneficio de un procedimiento quirúrgico para EPOC comparado con la terapia convencional sigue siendo objeto de debate20. Los resultados del presente estudio muestran que los procedimientos quirúrgicos no son reconocidos como alternativas terapéuticas y que esta opción continúa siendo limitada y de difícil acceso para la población colombiana.
CONCLUSIONES
El plan de atención que reciben los pacientes incluidos en este estudio presenta debilidades en el acceso a los medicamentos, en el componente educativo y en programas de ejercicio físico y de rehabilitación pulmonar. El tratamiento que reciben los pacientes de la muestra en el manejo farmacológico se ajusta a las recomendaciones de la GOLD. En los aspectos de la terapia no farmacológica para el EPOC, los resultados encontrados muestran falencias respecto a la GOLD, sobre todo a nivel de rehabilitación pulmonar.
Debido a que muchos de los pacientes del este estudio han sido diagnosticados con EPOC en una etapa tardía de su enfermedad y en la institución hay falta de adherencia al uso de recomendaciones internacionales existentes para el tratamiento de la enfermedad, nos encontramos ante un grupo de personas con EPOC que presentan en general edad avanzada, bajos recursos socio-económicos, alta co-morbilidad, con una actitud pasiva en el control de su enfermedad y en general, dependientes del soporte exclusivamente hospitalario en los episodios de agudización, lo cual lleva a estrés psicológico y social, limitación para las actividades de la vida diaria y deterioro de la calidad de vida.
Para algunos profesionales de la salud involucrados con el tratamiento de la EPOC, ese es «el ciclo normal de deterioro de la enfermedad y el tratamiento busca mantener las mejores condiciones de salud». Esta actitud puede prevalecer en parte porque la mayor población con EPOC en Colombia es de escasos recursos con aislamiento social y frecuentemente no aplica para la realización de pruebas diagnósticas, vacunación, educación o ingreso a un programa de rehabilitación pulmonar, lo cual conduce a estos pacientes al deterioro inevitable a pesar de las buenas intenciones de los profesionales de la salud.
El propósito en el plan de tratamiento para la EPOC a nivel local es estimular la accesibilidad, equidad y el desarrollo de aspectos no farmacológicos que van a beneficiar tanto a los enfermos como a los profesionales de la salud. También es importante que las políticas públicas en salud concentren esfuerzos en programas de prevención para la población en alto riesgo y/o afectados por el humo de leña y el tabaquismo. Los profesionales de la salud dedicados al tratamiento de pacientes con EPOC, deben desarrollar una actitud ambiciosa y desafiante para mejorar el plan de tratamiento a pesar de los obstáculos legislativos, administrativos y económicos.
REFERENCIAS
1. Pauwels RA, Buist AS, Calverley PMA, Jenkins CR, Hurd SS. GOLD Scientific Committe. Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease. NHLBI/WHO Global Initiative for Chronic Obstructive Lung Disease (GOLD). Workshop summary. Am J Respir Crit Care Med. 2001; 163: 1256-76.
2. Workshop Report. Global Strategy for Diagnosis, Management, and Prevention of (COPD). Global Initiative for Chronic Obstructive Lung Disease (GOLD). 2005. (acceso junio 6 de 2006). Disponible en: http://www.goldcopd.com
3. Sobradillo V, Miratvilles M, Jiménez CA, Gabriel R, Viejo JL, Masa JF, et al. Epidemiological study of chronic obstructive pulmonary disease in Spain (IBERPOC): Prevalence of chronic respiratory symptoms and airflow limitation. Arch Bronconeumol. 1999; 35: 159-66.
4. Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease. NHLBI/WHO workshop report. NIH, National Heart, Lung and Blood Institute. Publication 2701, 2001.
5. Bourbeau J, Nault D, Dang-Tan T. Self-management and behaviour modification in CPOD. Patient Educ Couns 2004; 53: 271-7.
6. Pill R. Aspectos relacionados con la salud y los estilos de vida: significados atribuidos por el vulgo a la salud y a las conductas saludables. En: De la Cuesta Benjumea C, editora. Salud y enfermedad. Lecturas básicas en sociología de la medicina. Medellín: Universidad de Antioquia; 1999.
7. Campos MA, Wanner A. The rationale for pharmacologic therapy in stable chronic obstructive pulmonary disease. Am J Med Sci. 2005; 329: 181-9.
8. Griffiths TL, Burr ML, Campbell IA, Lewis-Jenkins V, Mullins J, Shiels K, et al. Results at 1 year of outpatient multidisciplinary pulmonary rehabilitation: a randomised controlled trial. Lancet. 2000; 355: 362-8.
9. Emtner M, Porszasz J, Burns M, Somfay A, Casaburi R. Benefits of supplemental oxygen in exercise training in nonhypoxemic chronic obstructive pulmonary disease patients. Am J Respir Crit Care Med. 2003; 168: 1034-42.
10. American Thoracic Society. Pulmonary rehabilitation, 1999. Am J Respir Crit Care Med. 1999; 159: 1666-82.
11. Celli BR, MacNee W, y miembros del Comité. Estándares para el diagnóstico y tratamiento del paciente con EPOC: Resumen del position paper elaborado por el grupo de trabajo ATS/ERS. Eur Respir J. 2004; 5: 260-78.
12. Sivori M, Benzo R, Rhodius E, Jolly E, Boim C, Saadia M, et al. Consenso argentino de rehabilitación respiratoria. Medicina (Buenos Aires) 2004; 64: 357-67.
13. Troosters T, Casaburi R, Gosselink R, Decramer M. Pulmonary rehabilitation in chronic obstructive pulmonary disease. State of the art. J Respir Crit Care Med. 2005; 172: 19-38.
14. Clark CJ, Cochrane LM, Mackay E, Paton B. Skeletal muscle strength and endurance in patients with mild COPD and the effects of weight training. Eur Respir J. 2000; 15: 92-7.
15. Puhan MA, Schunemann HJ, Frey M, Scharplatz M, Bachmann LM. How should COPD patients exercise during respiratory rehabilitation? Comparison of exercise modalities and intensities to treat skeletal muscle dysfunction. Thorax. 2005; 60: 367-75.
16. Morgan MDL. Peripheral muscle training in COPD: still much to learn. Thorax. 2005; 60: 359-60.
17. Monninkhof EM, van der Valk PD, van der Palen J, van Herwaarden CL, Partidge MR, Walters EH, et al. Self-management education for chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2003; 1: CD002990 DOI: 10.1002/14651858.
18. Escarrabill J. Enfermedad pulmonar obstructiva crónica: visión global y continuidad de cuidados. An Med Intern. (Madrid) 2003; 20: 337-9.
19. Bodenheimer T, Lorig K, Holman H, Grumbach K. Patient self-management of chronic disease in primary care. Comparison of traditional patient education and self-management education. JAMA. 2002; 288: 2469-75.
20. Geddes D, Davies M, Koyama H, Hansell D, Pastorino U, Pepper J, et al. Effect of lung volume reduction surgery in patients with severe emphysema. N Engl J Med. 2000; 343: 239-45.