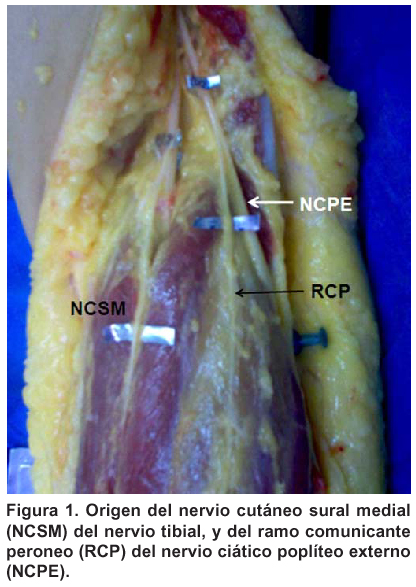
Nervio sural: estudio anatómico y consideraciones clínicas
José Luis Nieto, MD1, Enrique Vergara-Amador, MD2, José Armando Amador, MD2
1. Unidad de Ortopedia, Departamento de Cirugía, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá, Colombia. e-mail: josenieto32@gmail.com
2. Profesor Asociado, Unidad de Ortopedia, Departamento de Cirugía, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá, Colombia. e-mail: emvergaraa@unal.edu.co jarmadorg@hotmail.com
Recibido para publicación febrero 8, 2008 Aceptado para publicación julio 1, 2009
RESUMEN
Introducción: Se realizó un estudio anatómico del nervio sural en 20 cadáveres frescos, con el objetivo principal de conocer la anatomía del nervio sural y su relación respecto a algunos reparos identificables para facilitar su identificación en los procedimientos clínicos y quirúrgicos.
Materiales y métodos: Se tomaron 20 piernas de cadáveres frescos (menos de 48 horas de fallecidos) con edades entre 20 y 40 años. Por una incisión posterior en decúbito prono, se disecó el nervio sural desde la región poplítea hasta la región del maléolo lateral, se identificó el nervio cutáneo sural medial y el ramo comunicante peroneo del nervio peroneo común que lo originaban y se siguió su trayectoria hasta el maléolo lateral. Se hicieron las mediciones correspondientes en centímetros respecto a puntos de referencia establecidos.
Resultados: El nervio sural se originó en 70%, de la conexión del nervio cutáneo sural medial y de un ramo comunicante peroneo del nervio peroneo común y en 30% de los casos sólo del nervio cutáneo sural medial, que es la rama de mayor diámetro y que estaba en la totalidad de los casos. En 15% de los casos el ramo comunicante peroneo no se conectaba con el nervio cutáneo sural medial. En 15% estuvo ausente. La unión de las ramas nerviosas, era proximal a la unión miotendinosa de los gastrocnemios en 57% de los casos y en los demás, fue distal a ella.
La anchura de la unión miotendinosa de los gastrocnemios variaba entre 5 y 8 cm (promedio, 6.5 cm). El nervio sural pasó en promedio a 2.6 cm medial al borde lateral de la unión. En los 6 casos de conexión distal a la unión miotendinosa, el nervio sural medial estuvo en promedio a 2 cm, medial al borde lateral de la unión, y el sural lateral a 0.8 cm medial de la misma referencia mencionada. Con respecto a la inserción del tendón de Aquiles, el nervio sural pasaba en promedio a 2.25 cm delante de ella, y en relación a la parte más prominente y posterior del maléolo lateral pasó en promedio a 2 cm, es decir casi equidistante a estos dos puntos de referencia.
Discusión: El estudio demuestra que si se tienen en cuenta estas referencias anatómicas, es posible acceder al nervio sural con relativa seguridad, bien para preservarlo en las diferentes cirugías que en esa región se practiquen o para tomarlo para injertos nerviosos, colgajos neurocutáneos, estudios neurológicos de conducción y biopsias con fines diagnósticos.
Palabras clave: Nervio sural; Nervio sural medial; Nervio sural lateral; Gastrocnemio.
Sural nerve: anatomical study and clinical aspects
SUMMARY
Introduction: An anatomical study of the sural nerve in 20 fresh cadavers was carried out, with the main aim of knowing the anatomy of the sural nerve and the relationships with the anatomical points to facilitate its identification in different clinical and surgical procedures.
Materials and methods: From fresh cadavers with ages between 20 and 40 years and less than 48 hours of death, 20 legs were studied. Through a posterior incision the sural nerve was dissected from the popliteal region until the lateral malleolus, identifying the medial sural cutaneous nerve and the communicating branch of the common peroneal nerve. Measures were made in centimeters.
Results: In 70% of the cases, the sural nerve was composed by the connection of the medial sural cutaneous nerve and the communicating branch of the common peroneal nerve and in 30% only by the medial sural cutaneous nerve. This branch was present in 100% of the cases. The communicating branch was present without connection with the medial sural cutaneous nerve in 15%, and in the other 15% this branch was absent. In 57% the nervous connection was proximal to the miotendinous union of the gastrocnemius The width of the miotendinous union of the gastrocnemius were between 5 to 8 cm (average 6.5 cm). The sural nerve was found 2.6 cm on average medial to the lateral border of the union. In the 6 cases of connection distal to the miotendinous union, the sural medial nerve passed 2 cm in average medial to the lateral border of the union, and the sural lateral to 0.8 cm medial of the same reference mentioned. Regarding the insertion of the Achilles’ tendon, the sural nerve passed 2.25 cm previous to the same and in relation to the most prominent and posterior part of the lateral malleolus it passed 2 cm in average.
Discussion: This study showed that is possible to find the sural nerve with security if the anatomical points are identified well to preserve it in different surgeries or to harvest the flaps in neurological studies and harvesting it for grafting or nerve biopsy.
Keywords: Sural nerve; Lateral sural nerve; Medial sural nerve, Gastrocnemii.
El nervio sural clásicamente se ha descrito como la unión del nervio cutáneo sural medial y el ramo comunicante peroneo del nervio peroneo común1-5.
El nervio sural medial se origina del nervio tibial, rama terminal del ciático poplíteo interno en la fosa poplítea y discurre en forma subfascial entre los vientres musculares de los dos gastrocnemios, acompañado de la vena safena externa. En la unión miotendinosa de los gastrocnemios (tercio medio de la pierna), se hace subcutáneo, perfora la fascia y se conecta algunas veces con el ramo comunicante peroneo que proviene del nervio del nervio cutáneo sural lateral o del nervio peroneo común. El nervio cutáneo sural lateral es rama del nervio peroneo común, y se origina del mismo proximalmente, casi siempre en la fosa poplítea o antes de rodear la cabeza del peroné1,2,5.
Luego de la formación del nervio sural, que puede ocurrir a distintos niveles de la pierna siendo con más frecuencia en el tercio medio de la pierna, perfora la fascia y se hace subcutáneo6-8, discurre inicialmente en un trayecto medial y posterior al borde lateral del tendón de Aquiles y en compañía frecuente de la vena safena externa9, que en este nivel es también subcutánea. Más hacia el lado distal, el nervio sural común sobrepasa el borde lateral del tendón de Aquiles y discurre entre éste el maléolo lateral. En esta región el nervio sural común se ramifica para dar la inervación del borde dorso-lateral del pie10.
El nervio sural es un nervio sensitivo exclusivamente1,2,10, y da la inervación del borde postero-lateral de la pierna y del dorso lateral del pie.
En la región posterior de la pierna se practican múltiples intervenciones quirúrgicas relacionadas indirectamente con el nervio sural, como los alargamientos del tendón de Aquiles, el manejo de fracturas de tibia y peroné entre otras, o directamente al utilizarlo como un injerto nervioso4,5, para biopsias de nervio con propósito diagnósticos4 o en cirugía reconstructiva como parte de colgajos neurocutáneos11,12.
Con la lesión del nervio sural o las adherencias de los ramos nerviosos en las cicatrices, pueden desarrollarse alteraciones de la sensibilidad, aparición de neuromas dolorosos o el síndrome doloroso regional complejo13-15.
La distribución anatómica del nervio sural y su correlación con puntos de referencia quirúrgicos se ha descrito poco en la literatura médica.
Es importante para el médico clínico y para el cirujano conocer la localización y distribución del nervio sural.
El objetivo principal del estudio fue fijar la distribución anatómica del nervio sural y su relación con unos puntos anatómicos fácilmente identificables, para indicar así unos corredores quirúrgicos seguros.
Los objetivos específícos fueron:
. Establecer el origen del nervio sural.
. Establecer la localización de la unión miotendinosa de los gastrocnemios con respecto a la cabeza del peroné y la parte más prominente del maléolo lateral y la relación con el nervio sural.
. Determinar la presencia de conexiones nerviosas con otras ramas cutáneas diferentes en la región posterior de la pierna.
. Establecer referencias anatómicas específicas que permitan una ruta de acceso segura tanto para el cirujano como para el clínico en la región posterior de la pierna y del maléolo lateral.
MATERIALES Y MÉTODOS
Este es un estudio observacional descriptivo en 20 piernas de 12 cadáveres frescos (menos de 48 horas de muerte), con rangos de edad entre 18 y 40 años, 9 hombres y 3 mujeres, de raza blanca y mestiza. Las disecciones las hicieron los autores JLN y EVA en un período de 6 meses entre junio y noviembre del año 2006, en el Instituto de Medicina Legal y Ciencias Forenses de Bogotá.
Los criterios de inclusión fueron: ausencia de malformaciones macroscópicas, así como de heridas o traumas antiguos o recientes de las extremidades inferiores, que pudieran alterar su anatomía.
La disección de las piezas se hizo en decúbito prono con una incisión en la línea media posterior de la pierna desde la región poplítea hasta la zona del maléolo lateral. La disección fue subcutánea y en su extremo proximal profundizaba entre los músculos gastrocnemios en la región poplítea, identificando el nervio cutáneo sural medial y el ramo comunicante peroneo.
Se siguió la trayectoria de estas ramas hasta ver sus conexiones y se hicieron mediciones en centímetros con respecto a la unión miotendinosa de los gastrocnemios y si era proximal o distal a ella; se midió la anchura de esta unión y se estableció la relación en centímetros con la cabeza del peroné y el maléolo lateral. Luego se siguió la trayectoria hacia el extremo distal del nervio sural y se midieron en el tobillo la distancia del nervio respecto a la inserción del tendón de Aquiles y con la parte más prominente del maléolo lateral; la medición se hizo con el mismo instrumento en todos los casos. Se documentaron con fotografías digitales las piezas anatómicas y se almacenaron y analizaron los datos con estadística descriptiva en el programa Excel 2003.
Esta investigación se hizo con el debido respeto al cadáver humano para cumplir la resolución 008430 del 4 de octubre de 1993 emanada por el Ministerio de Salud y según el Código de Ética Institucional del Instituto Nacional de Medicina Legal y Ciencias Forenses de Colombia.
RESULTADOS
Se practicó la disección del nervio sural en 12 cadáveres, hombres (9) y mujeres (3), pierna derecha en 11 casos e izquierda en 9; esta distribución de las piezas fue debida a su disponibilidad y el tiempo del Instituto.
El nervio cutáneo sural medial siempre estuvo presente y se identificó en todos los casos originándose del nervio tibial en la región poplítea (Figura 1). Invariablemente discurrió entre los vientres musculares de los gastrocnemios, casi en la línea media posterior y siempre subfascial hasta la unión miotendinosa de los gastrocnemios, perforando la fascia en este punto para hacerse subcutáneo donde discurre constantemente con la vena safena externa (Figuras 2 y 3). Siempre se encontró medial al borde lateral de la unión miotendinosa. Proximal a esta unión, siempre discurrió en compañía de la arteria sural superficial y de la vena safena externa en un trayecto subfascial. En la mayoría de los casos era la rama más gruesa en comparación con el ramo comunicante peroneo.
No se encontró el ramo comunicante peroneo en tres casos de los veinte. En los restantes 17 casos se encontraba esta rama, de los cuales en 14 se conectaba con el nervio cutáneo sural medial para formar el nervio sural. En cuatro de los 17 casos esta conexión era en el plano subfascial y proximal a la unión miotendinosa. En los 13 casos restantes el ramo comunicante peroneo tuvo un recorrido subcutáneo sobre el vientre muscular del gastrocnemio externo, lateral al nervio cutáneo sural medial y conectándose con él para formar el nervio sural en 10 de los 13 casos.
En total se vio conexión del nervio cutáneo sural medial y del ramo comunicante peroneo en 14 de los 20 casos (70%). Esta conexión fue proximal a la unión miotendinosa de los gastrocnemios en 8 casos (57%) y distal a ella en 6 casos (43%) (Figuras 4 y 5).
La unión miotendinosa de los gastrocnemios se localizó en promedio a la mitad de la distancia entre la cabeza del peroné y la parte más prominente del maléolo lateral.
El ancho de la unión miotendinosa varió entre 5 cm y 8 cm (6.15 en promedio). El nervio sural pasó en promedio a 2.6 cm medial al borde lateral de la unión (rango 1-3 cm) (Figura 4). En los 6 casos de conexión distal a la unión miotendinosa, el nervio cutáneo sural medial pasó en promedio a 2 cm medial del borde lateral de la misma, y el ramo comunicante peroneo a 0.8 cm medial de la misma referencia. El nervio cutáneo sural medial siempre fue medial al borde lateral, mientras que el ramo comunicante peroneo fue común que discurriera sobre el mismo borde lateral.
En relación con el borde medial del tendón de Aquiles el nervio sural pasó en promedio a 2.25 cm anterior y medial del mismo (rango 1-3 cm). En relación con la parte más prominente del maléolo lateral pasó por detrás en promedio a 2 cm (1-3 cm) (Figura 6, Cuadro 1).
No se identificaron ramas para los músculos gastrocnemios ni ramas para la articulación del tobillo, y no se encontraron conexiones con otras ramas nerviosas. La vena safena externa siempre acompañaba al nervio sural distal a la unión miotendinosa de los gastrocnemios.
DISCUSIÓN
Muchos procedimientos quirúrgicos tienen lugar en la región posterior de la pierna. Entre ellos el alargamiento del tendón de los gastrocnemios cerca a la unión miotendinosa, alargamiento del tendón de Aquiles, reconstrucción postraumática del mismo tendón, accesos postero-laterales a la tibia y el peroné, liberación de compartimentos de la pierna en el síndrome compartimental, toma de injertos del nervio sural para la reparación de lesiones de nervios, toma del colgajo neurocutáneo del sural, bloqueos anestésicos, manejo de fracturas del maléolo externo, entre otros procedimientos. La lesión del nervio sural o de las ramas que lo originan ha sido bien documentado en la literatura13,14,16.
Las alteraciones sensitivas y los neuromas dolorosos resultan no sólo de la sección parcial o completa de las ramas, sino que también pueden ser secundarios a separaciones vigorosas sobre los bordes de las heridas14.
El origen del nervio sural por el nervio cutáneo sural medial y el ramo comunicante peroneo encontrado en este estudio es consistente con lo informado en la literatura1-6. Se vio que 70% del nervio sural común lo formaban la conexión del nervio cutáneo sural medial y el ramo comunicante peroneo. El sitio de conexión de estas dos ramas en relación con la cabeza del peroné y la unión miotendinosa fue muy variable. Algunos estudios mencionan como el sitio más frecuente de unión el tercio distal de la pierna4-6. En este estudio se encontró que el sitio más frecuente fue en el tercio medio, es decir en el área adyacente a la unión miotendinosa de los gastrocnemios, lo que coincide con otros informes8,17.
La relación del nervio sural con el borde lateral de la unión miotendinosa de los gastrocnemios fue de 2.6 cm, lo cual difiere de Tashjian et al.17, que es el único trabajo encontrado donde se miden estos parámetros y donde encontraron en promedio 1.3 cm. En 100% de los casos fue medial al borde lateral de la unión, parámetro importante para tener en cuenta en la disección del nervio o del complejo arteria-vena-nervio en la elevación del colgajo neurocutáneo sural, la toma del nervio sural o en el acceso para alargamientos tendinosos.
No hubo ramas del nervio sural dirigiéndose al músculo gastrocnemio subyacente, ni ramas a la articulación del tobillo. Tampoco se vieron conexiones con otras ramas cutáneas, hallazgo consistente con lo descrito en varios artículos4,6,17.
Cuando se hacen procedimientos sobre el maléolo lateral o sobre la parte más distal del tendón de Aquiles, se debe recordar, durante el diseño de las incisiones, que el nervio sural corre a 2 cm en promedio de los bordes. La distancia mínima encontrada del nervio sural con respecto al maléolo lateral fue 1 cm posterior al mismo, detalle importante para tener en consideración en las vías de acceso al maléolo del peroné y en la toma de injerto del nervio sural.
La vena safena externa es un reparo importante para buscar el nervio sural, porque en todos los casos es adyacente al mismo.
Como se encuentra constantemente el nervio cutáneo sural medial en el intervalo de los gastrocnemios, se puede recomendar la biopsia del nervio en este sitio y así evitar problemas sensitivos en el borde dorso-lateral del pie, pues en un gran porcentaje la conexión del ramo comunicante peroneo permitiría la conducción nerviosa18.
De acuerdo con los hallazgos del presente estudio se considera y se recomienda durante la toma del nervio sural para injerto nervioso, realizar incisiones longitudinales superficiales con una cuidadosa disección del tejido subcutáneo con instrumentos no cortantes.
En los procedimientos sobre la unión miotendinosa de los gastrocnemios, la incisión debe ser longitudinal, en la parte media de la pierna, porque es el sitio donde se halla con más frecuencia la unión miotendinosa. La disección debe ser cuidadosa, pues en casi la mitad de los casos el nervio sural tiene a este nivel un trayecto subcutáneo, ha perforado la fascia a nivel de la unión o a unos pocos centímetros distales a la misma. Sería recomendable que la incisión se efectuara ligeramente medial a la línea media posterior ya que el nervio sural o sus ramas, en este punto están considerablemente más cerca al borde lateral que al medial de la unión miotendinosa de los gastrocnemios.
La aplicabilidad de estos hallazgos en relación con procedimientos de bloqueo anestésicos para el dorso del pie es consistente con la técnica anestésica recomendada en la actualidad.
Conflicto de intereses. Los autores declaran que no hay conflicto de intereses en el presente manuscrito.
REFERENCIAS
1. Gray's Anatomy 39th ed. The anatomical basis of clinical practice. London: Churchill Livingstone; 2008.
2. Testut L, Latarjet A. Compendio de anatomía humana. Barcelona: Salvat; 1983.
3. Strauch B, Goldberg N, Herman C. Sural nerve harvest: anatomy and technique. J Reconstr Microsurg. 2005; 2: 133-6.
4. Mahakkanukrauh P, Chomsung R. Anatomical variations of the nerve sural. Clin Anat. 2002; 15: 263-6.
5. Ortiguela M, Wood M, Cahill D. Anatomy of the sural nerve complex. J Hand Surg Am. 1987; 12: 1119-23.
6. Aktan IKis ZA, Ucerler H, Bilge O. The anatomic features of the sural nerve with an emphasis on its clinical importance. Foot Ankle Int. 2005; 26: 560-7.
7. Maffulli N. Rupture of the Aquilles tendon. J Bone Joint Surg Am. 1999; 81: 1019-36.
8. Pinney SJ, Sangeorzan BJ, Hansen STJr. Surgical anatomy of the gastrocnemius recession (Strayer procedure). Foot Ankle Int. 2004; 25: 247-50.
9. Solomon LB, Ferris L, Tedman R. Surgical anatomy of the sural and superficial fibular nerve whit an emphasis on the approach to the lateral malleolus. J Anat. 2001; 199: 717-23.
10. Pringle R, Protheroe K. Entrapment neuropathy of the sural nerve. J Bone Joint Surg Br. 1974; 56B: 465-8.
11. Vergara-Amador E. Experiencia clínica con el colgajo neurocutáneo sural superficial invertido en la reconstrucción del pie y el tercio distal de la pierna. Revisión de 18 casos. Rev Colomb Ort Traumat 2007; 21:106-11.
12. Masquelet AC, Romana MC, Wolf G. Skin island flaps supplied by the vascular axis of the sensitive superficial nerves: anatomic study and clinical experience in the leg. Plast Reconstr Surg. 1992; 89: 1115-21.
13. Birch R, Bonney G, Dowell J, Hollingdale J. Iatrogenic injuries of peripheral nerves. J Bone Joint Surg Br. 1991;73: 280-2.
14.Mondelli M, Reale F, Cavallaro T. Neuroma of the sural nerve as a complication of stripping of the small saphenous vein. Surg Neurol. 1997; 48: 330-2.
15. Martins RS, Siqueira MG, Tedesco-Marchese AJ. Symptomatic neuroma of the sural nerve a rare complication of the harvesting of the nerve for grafting: case report. Arq Neuropsiquiatr. 2002; 60 (3-B): 866-8.
16. Majewski M, Rohrbach M, Czaja S, Ochsner P. Avoiding sural nerve injuries during percutaneous Achilles tendon repair. Am J Sports Med. 2006; 34: 793-8.
17. Tashjian RZ, Appel AJ, Banerjee R, DiGiovanni CW. Anatomic study of the gastrocnemius-soleus junction and its relationship to the sural nerve. Foot Ankle Int. 2003; 24: 473-6.
18. DucicI, West J. A modified approach to sural nerve biopsy: minimizing complications. Ann Plast Surg. 2009; 62: 220-2.